Конъюнктивит
Общая информация
Краткое описание
Код протокола: 02-021г «Конъюнктивит»
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По течению: острый, хронический.
По этиологии: бактериальный, вирусный, аллергический, аутоиммунный, хламидийный.
Факторы и группы риска
Факторы риска для этапа ПМСП:
— контакт с инфекционным агентом;
— иммунодефицитные состояния;
— курение;
— проф. вредности;
— путешествия.
Факторы риска для этапа ПМСП (медицинский пункт):
— контакт с инфекционным агентом или аллергеном.
Диагностика
Диагностика для этапа ПМСП
Критерии диагностики: анамнестические данные, объективное исследование (офтальмологический осмотр: оценка остроты зрения, наружный осмотр, биомикроскопия с помощью щелевой лампы), диагностические тесты, мазки на культуру, биопсия.
Заболевание возникает остро, сопровождается выраженными субъективными ощущениями: резь в глазах, зуд (обычно связан с аллергическими реакциями), обильное слизисто-гнойное отделяемое из конъюнктивальной полости, иногда светобоязнь.
Чаще поражаются оба глаза (вначале один, а затем процесс распространяется на другой глаз).
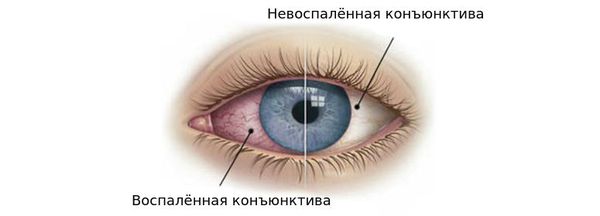
Объективно: блефароспазм, отек, утолщение, гиперемия конъюнктива.
Дифференциальная диагностика
Конъюнктивит следует дифференцировать от следующих заболеваний: ирит, кератит, приступ глаукомы. Необходимо также дифференцировать конъюнктивит аллергической природы, чтобы избежать ненужного применения антибиотиков.
3. Высев биологической жидкости без отбора колоний.
Диагностика для этапа ПМСП (медицинский пункт)
Лечение
Тактика лечения для этапа ПМСП
Эффективность доказана для местного применения антибактериальной терапии (норфлоксацина) по сравнению с плацебо.
В целом ряде РКИ (рандомизированных контролируемых испытаний) не выявлено преимуществ какого-либо антибактериального средства по сравнению с другими для местного применения. Не выявлено достоверных различий местного применения полимиксина-бацитрацина по сравнению с приемом внутрь цефиксима. В одном систематическом обзоре показано, что без лечения через 2-5 дней от начала заболевания частота самостоятельного клинического излечения или улучшения составляет 64%.
При инфицировании некоторыми возбудителями может наблюдаться поражение роговицы.
Критерии перевода на следующий этап: неэффективность терапии в случаях неясной этиологии, развитие осложнений (редко).
Тактика лечения для этапа ПМСП (медицинский пункт)
Категорически запрещено накладывать повязку (под повязкой резко усиливается возможность развития кератита).
Для механического удаления отделяемого из конъюнктивальной полости ее промывают растворами антисептиков: 1:5000 раствор нитрофурала или перманганата калия.
Для лечения конъюнктивита с наличием гнойного отделяемого следует назначить антибиотики на 3-7 дней. В конъюнктивальный мешок закапывают растворы антимикробных ЛС в течение первых нескольких дней каждые 2-4 часа, по мере стихания воспалительного процесса частота закапываний уменьшается до 3-6 раз в сутки. Курс лечения 7-10 дней.
Что такое конъюнктивит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахунова А. А., офтальмолога со стажем в 4 года.
Определение болезни. Причины заболевания
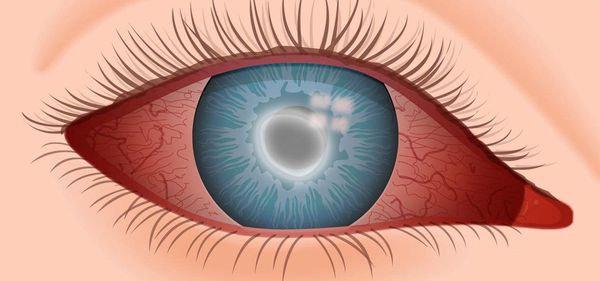
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), вызванное аллергической реакцией, бактериями, вирусами, травмой или попаданием в глаз инородного тела. Заболевание проявляется отёком, покраснением, водянистыми или гнойными выделениями.
Возбудителями заболевания могут быть:
К факторам риска относятся:
Симптомы конъюнктивита
Основные симптомы заболевания:
Если вовлекается роговица, пациента беспокоит:
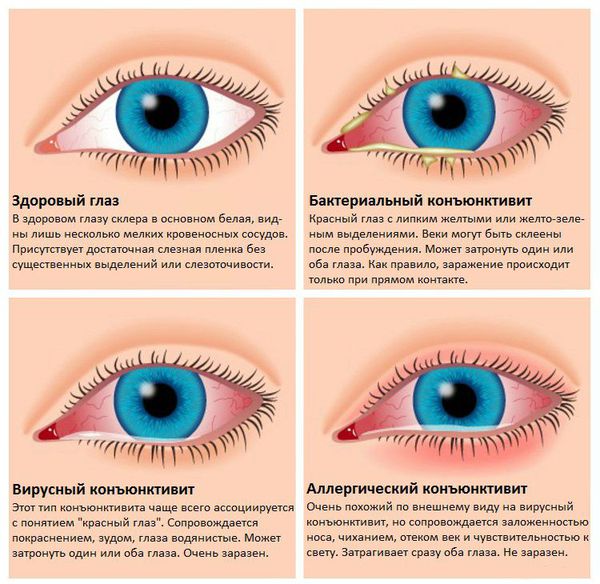
Заболевание начинается с одного глаза, потом может перейти на другой. Иногда появляются плёнки серого цвета, которые легко снимаются ватной палочкой. Для каждого вида конъюнктивита характерно своё отделяемое. Водянистое отделяемое типично для вирусных и аллергических конъюнктивитов, гнойное — для воспаления бактериальной природы. Особенности проявлений различных видов заболевания представлены в таблице [1] [2] [18] :
Патогенез конъюнктивита
Поверхностные ткани глаза имеют свою нормальную микрофлору, в которую входят стафилококки, стрептококки и другие микроорганизмы. В норме они находятся в равновесии и не причиняют дискомфорта. К заболеванию приводит снижение барьерных способностей, повышение количества микробов или заселение другими опасными паразитами.
Изменение микрофлоры в конъюнктиве может быть вызвано протиранием глаз грязными руками, износом мягких контактных линз, длительным приёмом местных антибиотиков, воздействием хлора в бассейне при плавании.
Конъюнктива выполняет защитную, увлажняющую, трофическую и барьерную функции. Нарушение этого барьера может привести к заражению.
Вторичная защита включает иммунные механизмы, осуществляемые сосудистой системой, иммуноглобулинами слёзной плёнки, антибактериальным ферментом лизоцимом, а также ополаскивающим действием слезы при моргании. Конъюнктива, как и любая ткань, отвечает на чужеродное вещество воспалительной реакцией.
Классификация и стадии развития конъюнктивита
По течению различают острый и хронический конъюнктивит.
По патогенному фактору конъюнктивит делят на две большие группы:
1. Инфекционный. Большая часть конъюнктивитов инфекционные, в зависимости от возбудителя они подразделяются на типы:
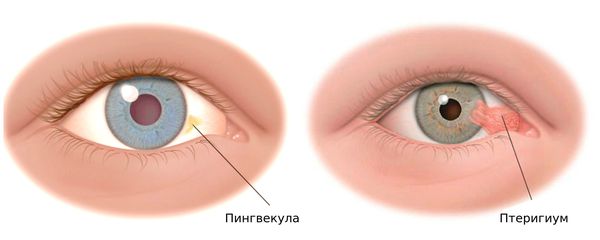
2. Дистрофический. Дистрофический тип включает синдром сухого глаза, пингвекулу (новообразование бело-жёлтого цвета над слизистой конъюнктивы) и птеригиум (нарост ткани конъюнктивы на роговицу).
Конъюнктивит развивается в несколько этапов:
1. Заболевание начинается остро с отёка слизистой. Он проявляется как утолщение и вздутие ткани. Бывает, что слизистая настолько сильно отекает, что выпирает за глазную щель. Цвет отёчной ткани может быть нормальным, но иногда она имеет желтоватый оттенок.
2. Затем, обычно начиная со второго дня, появляется характерное для каждого вида отделяемое (водянистое, слизистое, гнойное). Гнойное отделяемое состоит из белых клеток крови, смешанных со слизью. Слизь с гноем выглядит также, как обычная слизь, за исключением того, что клетки крови придают ей беловатый оттенок. Отделяемое скапливается во время сна и обнаруживается рано утром. После смывания оно появляется снова через 10-15 минут. Вместе с этим опухают веки, они становятся напряжёнными и красными. По утрам веки склеены между собой и раскрываются с трудом, ощущается засоренность глаз. Иногда могут сформироваться плёнки из фибрина. Это вещество выглядит как жёлто-белое отложение, прикреплённое к конъюнктиве. В некоторых случаях снятие плёнки вызывает кровотечение.
3. С четвёртого или пятого дня отёк и краснота уменьшаются, а отделяемое становится скудным.
4. Далее происходит гипертрофия клеток эпителия с образованием многочисленных сосочков и фолликулов, которые можно увидеть при выворачивании век. Сосочки — это маленькие куполообразные узелки, из-за которых конъюнктива выглядит бугристой. Фолликулы — это частички лимфоидной ткани под эпителием. Они встречаются в сочетании с некоторыми специфическими видами воспаления, вызванными в основном хламидиями, аденовирусами, вирусом простого герпеса и токсическими реакциями на лекарственные препараты.
Осложнения конъюнктивита
Осложнения конъюнктивита могут варьироваться от лёгкого раздражения роговицы до тяжёлой потери зрения. Причинами осложнений могут быть:
Хронический конъюнктивит является провоцирующим фактором для развития воспаления век. Сопровождается краснотой и утолщением краёв век, жжением и болью, тяжестью век, чувствительностью к свету. Рубцевание конъюнктивы приводит к её укорочению, утолщению и изменению краёв век. Также деформируются контуры век и начинают неправильно расти ресницы, нарушается трофика слизистой с дальнейшим развитием синдрома сухого глаза. Если в процесс вовлекаются внутренние оболочки глаза, развивается иридоциклит — воспаление сосудистой оболочки и сетчатки, которое характеризуется болью, снижением зрения и светобоязнью. Отличительная черта заболевания — это возникновение спаек между зрачком и хрусталиком с возможным развитием вторичной глаукомы (повышение внутриглазного давления с последующей гибелью нервных волокон сетчатки и потерей зрения).
Другим опасным осложнением является хориоретинит — воспаление заднего отдела сосудистой оболочки. Приводит к безболезненному снижению зрения, появлению вспышек света и тёмных пятен перед глазами и искажению предметов.
Диагностика конъюнктивита
Диагностика включает сбор анамнеза, проведение тщательного осмотра с выявлением клинических признаков, лабораторные обследования и дифференциальный диагноз.
1. Определение болезни всегда начинается со сбора анамнеза и включает следующие вопросы:
4. Дифференциальный диагноз проводят со следующими состояниями:
Лечение конъюнктивита
Цель лечения заключается в ликвидации клинического проявления, устранении возбудителя и предотвращении осложнений.
Важное правило лечения — не накладывать повязку. Под повязкой невозможны мигательные движения век, способствующие эвакуации из конъюнктивальной полости гнойного отделяемого. Это создаёт условия для развития микробной флоры и осложнений со стороны роговицы.
Для промывания полости от отделяемого используются растворы антисептиков:
К эффективным антибактериальным препаратам относят:
При кератите возможно применение глазных мазей (колбиоцин, флоксал), которые лучше накладывать на ночь за нижнее веко. В дополнение к антибиотикам, в зависимости от степени выраженности, можно подключать антисептики (окомистин, витабакт).
Противовоспалительная терапия для снятия отёка и уменьшения воспаления включает:
С развитием кератита к препаратам подключаются:
При вирусном конъюнктивите, если не присоединилась вторичная инфекция, вместо антибиотиков назначаются препараты интерферона (офтальмоферон) и мазь ацикловир. Если на слизистой образовалась плёнка, то её следует осторожно удалить ватной палочкой.
Терапия аллергических состояний включает:
Прогноз. Профилактика
При появлении признаков болезни очень важно не заниматься самолечением и придерживаться рекомендаций лечащего врача. Иначе это грозит осложнениями, которые трудно поддаются терапии. При правильно назначенном лечении прогноз благоприятный, заболевание обычно проходит за 1-3 недели. При переходе в хроническую форму необходимо продолжать лечение синдрома сухого глаза. Слишком частые обострения могут привести к рубцеванию ткани.
Конъюнктивит
Общая информация
Краткое описание
Конъюнктивит – воспалительная реакция конъюнктивы на различные воздействия, характеризующаяся гиперемией, отеком и зудом век; иногда осложняется поражением роговицы с нарушением зрения.
Конъюнктивиты составляют около 30% всей глазной патологии, причем конъюнктивиты бактериальной природы наиболее часто встречаются у детей. (Федоров, Ярцева, Исманкулов./“Глазные болезни”/Москва/2005).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Объективно: блефароспазм, отек, утолщение, гиперемия конъюнктивы век и глазного яблока.
| Диагностический признак | Бактериальный конъюнктивит | Вирусный конъюнктивит | Аллергический конъюнктивит |
| Отделяемое и содержащие в нем клетки | Гнойное, нейтрофилы | Слизистое, водянистое, мононуклеарные клетки | Слизисто – вязкое, тягучее, эозинофилы |
| Отек век | Умеренный | Нет | Выраженный блефароспазм |
| Симптомы | Жжение | Зуд, жжение, боль | Зуд |
| Односторонний/ двусторонний процесс | Односторонний | Односторонний | Двухсторонний |
| Гиперемия конъюнктивы | Умеренная | Выраженная | Умеренная |
| Лимфоузлы | Не увеличиваются | Увеличение околоушных л/у | Не увеличиваются |
Дифференциальный диагноз
| Нозология | Симптомы, не характерные для конъюнктивита |
| Сухой кератоконъюнктивит | Снижение слезопродукции, чувство инородного тела, перикорнеальная инъекция конъюнктивы, роговичный синдром, точечные эрозии на роговице при окрашивании флюоресцеином. |
| Блефарит | Отек век, отделяемого нет, воспаление интрамаргинального края век, при надавливании на края век, отделяемое из протоков мейбомиевых желез. |
| Иридоциклит | Цилиарные боли при пальпации, застойная инъекция конъюнктивы, сужение зрачка, реакция на свет ригидная (возможны передние и задние синехии), отек и преципитаты роговицы. |
| Острый приступ глаукомы | Выраженная застойная инъекция конъюнктивы, боли тупого характера, иррадиирущие в затылочную область, повышение внутриглазного давления, отек роговицы, расширение зрачка, отсутствие реакции на свет. |
Лечение
• Недопущение контакта с проточной водой в связи с риском инфицирования.
При вирусном процессе – противовирусная терапия интерферон – альфа, капли глазные (Взрослым и детям: по 2-3 капли в конъюнктивальный мешок 3-10 раз в день. По мере стихания воспалительного процесса число закапываний уменьшают до 6-5-4-3 раз в день. Курс лечения 12-14 дней).
Конъюнктивит
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Клинические рекомендации
Конъюнктивит
Год окончания действия: 2023
Возрастная категория: Взрослые, Дети
Определение заболевания или состояния (группы заболеваний или состояний)
Данное воспаление глаза, сопровождающееся покраснением век, конъюнктивы, появлением отделяемого, наличием соответствующих жалоб является признаком многих глазных болезней, объединенных под общим названием «синдром красного глаза». Наиболее частой причиной развития этого состояния является конъюнктивит. Заболевание отличается высокой частотой встречаемости и поражает все возрастные группы [1, 2,3].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Конъюнктивит Н10
Н10.0 – слизисто-гнойный конъюнктивит
Н 10.1 – острый атопический конъюнктивит
Н 10.2 – другие острые конъюнктивиты
Н 10.3 – острый конъюнктивит неуточненный
Н 10.4 – хронический конъюнктивит
Н 10.5 – блефароконъюнктит
Н 10.8 – другие конъюнктивиты
Н 10.9 – конъюнктивит неуточненный
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
По этиологии:
По характеру течения:
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
По этиологии конъюнктивиты делятся на следующие группы:
По характеру течения:
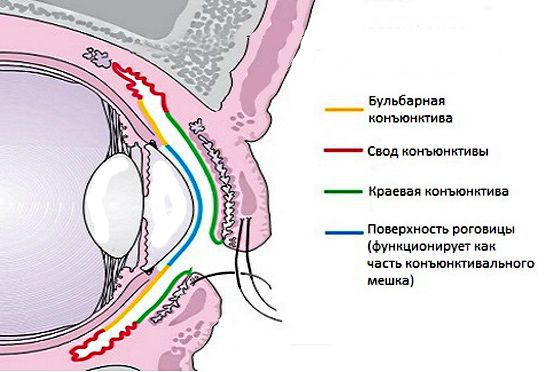
Патогенез острого конъюнктивита. При патогенном воздействии на конъюнктиву развивается острая воспалительная реакция, характеризующаяся отеком (хемозом) различной степени выраженности, возникающим при транссудации и экссудации белка и клеток плазмы конъюнктивальных капилляров в интерстициальное пространство соединительной ткани. Отек конъюнктивы чаще локализуется в переходной складке и в области бульбарной конъюнктивы. Под воздействием медиаторов воспаления происходит дилатация конъюнктивальных сосудов с развитием инъекции различной степени выраженности. Бактериальные и вирусные инфекции инициируют лейкоцитарный или лимфоцитарный воспалительный каскад. Бактериальные конъюнктивиты цитологически характеризуются наличием большого количества нейтрофилов и отсутствием изменений в эпителиальных клетках. При конъюнктивитах вирусной этиологии выявляются дистрофические изменения клеток эпителия, преобладание в экссудате лимфомоноцитарных и гистиоцитарных клеток. Экссудат при аллергических конъюнктивитах содержит эозинофилы и базофилы. Экссудат при острых конъюнктивитах состоит в основном из полинуклеаров, образующих скопления вокруг сосудов и в подэпителиальном слое конъюнктивы. В поздних периодах инфильтрация характеризуется примесью лимфоцитов, эозинофилов и плазматических клеток. Для аллергических конъюнктивитов особенно характерна местная эозинофилия, помимо инфильтрации, в воспаленной ткани конъюнктивы отмечаются пролиферативные изменения в соединительнотканных элементах. При некоторых конъюнктивитах в лимфоидной ткани наблюдается образование очаговых скоплений клеточных элементов в виде фолликулов; их присутствие и развитие определяет особые формы фолликулярных конъюнктивитов. При вирусных конъюнктивитах наибольшие изменения обнаруживаются в эпителиальных клетках конъюнктивы, поскольку такие вирусы, как аденовирус, обладают эпителиотропностью. Возникает деструкция клеток эпителия, вакуолизация цитоплазмы и ядер, фрагментация ядер хроматина, накопление кислой фосфатазы [2, 3].
Патогенез хронического конъюнктивита. Хронический конъюнктивит характеризуется патологическими изменениями структуры эпителиальных клеток с повышением численности бокаловидных клеток, развитием эпителиальной гиперплазии и метаплазии, ксероза, лимфоцитарной и плазмоцитарной инфильтрации. Субэпителиальные изменения носят характер реактивной лимфоидной гиперплазии – скопление лимфоцитов с формированием паралимбальных фликтен, чаще всего образуются при хронических аллергических конъюнктивитах [2, 3].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
По данным последних лет показатели заболеваемости глаз не только не снижаются, но даже повышаются: ежегодно за офтальмологической помощью обращается каждый второй гражданин России. По расчетным данным число пациентов с воспалительными заболеваниями глаз достигает 18 млн., в том числе с конъюнктивитами – 12 млн.
Конъюнктивиты находятся в числе наиболее широко распространенных поражений глаз, они составляют более 60% воспалительных заболеваний глаз [6].
Неонатальный конъюнктивит – самая распространенная инфекция в первый месяц жизни, ее частота варьирует от 1% до 24% [4, 5, 7].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Конъюнктивит проявляется как воспаление слизистой оболочки глаза, с развитием её гиперемии, отека, инфильтрации, с нередким образованием фолликулов и/или сосочков. Возможно острое и хроническое течение конъюнктивита. Типичными симптомами данного заболевания являются покраснение глаза, слезотечение, появление отделяемого различного характера, зуд, жжение, ощущение песка, инородного тела и др.
Гиперемия конъюнктивы является неспецифическим признаком конъюнктивита, отличается по интенсивности и локализации, имеет ограниченную диагностическую ценность, следовательно, необходимо исключить другие заболевания, сопровождающиеся покраснением глаза: острый ирит, приступ глаукомы, кератит, травму глаза, склерит, эписклерит.
Конъюнктивит может также сопровождаться отеком век, приводящим к псевдоптозу и трудности при открывании глаз. Отек век может не представлять собой признак конъюнктивита, а являться симптомом различных системных заболеваний (болезни почек, сахарный диабет и др.)
Отделяемое в конъюнктивальной полости является нормальным физиологическим продуктом, включающим в себя состав нативной слезной жидкости, слущенные эпителиальные клетки, клетки фибрина, муцин и др. В зависимости от пропорций компонентного состава, характер отделяемого может быть водянистым, серозным, слизистым, слизисто-гнойным или гнойным. Характер отделяемого высоко информативен в дифференциальной диагностике конъюнктивитов различной этиологии.
Фолликулярная реакция является специфическим признаком конъюнктивита. Характер фолликулов, их расположение помогает в дифференциальной диагностике. Мелкие, хаотично расположенные фолликулы в нижнем своде являются признаком аллергического конъюнктивита, более крупные, расположенные правильными рядами, в виде «петушиного гребня», развиваются при хламидийном конъюнктивите, наличие крупных, напряженных фолликулов с точечными геморрагиями указывает на течение аденовирусной офтальмоинфекции.
Сосочковая реакция конъюнктивы характеризуется разрастанием эпителиальной ткани различной степени выраженности и локализуются на конъюнктиве верхнего века. При длительном течении возможно развитие гигантского папиллита. Сосочковая гипертрофия является признаком хронического конъюнктивита.
Пациент предъявляет жалобы на покраснение век, глаза, отделяемое из глаз, жжение, ощущение инородного тела, зуд, дискомфорт, с трудом открывает глаза, появляется ощущение «склеивания» век. Характер отделяемого может быстро изменяться — от слизистого до слизисто-гнойного и гнойного. Обильное отделяемое стекает через край века, засыхает на ресницах.
При биомикроскопии выявляется отёк и гиперемия век, корочки и мацерация кожи век. Конъюнктива гиперемирована, отечна, инфильтрирована. Слизистая оболочка теряет прозрачность, происходит нарушение рисунка мейбомиевых желёз [2, 3].
Острый конъюнктивит, вызванный гонококком (гонококковый конъюнктивит, гонобленнорея, конъюнктивит бленнорейный).
У взрослых гонобленнорея может начинаться односторонне, при отсутствии лечения возникает поражение и второго глаза, развивается через 2–4 дня после контакта с сексуальным партнером. Гиперактивный гнойный конъюнктивит характеризуется быстрым прогрессированием с поражением роговицы уже через 1–3 дня со склонностью к перфорации роговицы. Сначала вблизи лимба (обычно сверху) происходит формирование язвы роговицы, быстро прогрессирующей к центру [2, 3].
Гонококковый конъюнктивит у новорожденных. Новорожденный инфицируется в момент прохождения через родовые пути матери, болеющей гонореей. Вероятность развития конъюнктивита у ребенка после вагинальных родов при отсутствии профилактического лечения составляет 30-47%. Передача гонококковой инфекции возрастает до 68%, если у матери имеется также хламидиоз [2, 3, 4]. Анамнез жизни — регистрация особенностей беременности и родов у матери.
Начало заболевания острое на 2-5-е сутки после рождения: веки отечные, плотные, синюшно-багрового цвета; при надавливании на них из глазной щели изливается обильное кровянисто-гнойное (цвета «мясных помоев») или густое желтое гнойное отделяемое. Конъюнктива резко гиперемирована, отечная, легко кровоточит. Поражаются оба глаза. Опасным осложнением гонобленнореи (при несвоевременной диагностике или неправильном лечении) является поражение роговицы: сначала в виде инфильтрата, затем быстрое развитие гнойной язвы, которая распространяясь по поверхности роговицы и в глубину, нередко приводит к ее прободению. В таких случаях процесс завершается рубцеванием роговицы. Реже инфекция проникает внутрь глаза и вызывает развитие панофтальмита [8, 9].
1.2 Острый конъюнктивит, вызванный синегнойной палочкой. Синегнойная палочка (Pseudomonas aeruginosa) представляет собой оппортунистическую грамотрицательную палочку. Часто обнаруживается на коже и в кале у 5% здоровых людей и у 50% стационарных пациентов.
Заболевание развивается остро, бурно, сопровождается сильной режущей болью, слезотечением, светобоязнью, обычно поражен один глаз. Сопутствующие условия: ношение контактных линз, недавний контакт с инфицированным больным, длительное бесконтрольное местное применение кортикостероидов. При подозрении на синегнойную инфекцию немедленно приступают к мощной антибактериальной терапии, не ожидая лабораторного подтверждения. Пациента предупреждают о необходимости срочного интенсивного и регулярного лечения. Систематическое наблюдение окулиста в связи с опасностью развития язвы роговицы.
При биомикроскопии отмечается большое количество гнойного отделяемого. Выраженный отек и гиперемия век. Бульбарная конъюнктива резко гиперемирована, ярко-красного цвета, отечная, нередко образуется хемоз. В конъюнктивальном своде обильное слизисто-гнойное отделяемое. При прогрессировании возникают микроэрозии роговицы, которые могут служить входными воротами для дальнейшего инфицирования и развития язвы роговицы [2, 3].
Воспаление конъюнктивы, вызванное аденовирусами, развивается остро, с поражения сначала одного глаза, через 1-3 дня в процесс вовлекается второй глаз. Пациенты предъявляют жалобы на отек век, покраснение глаз, резь, ощущение инородного тела в глазах, слезотечение.
При биомикроскопии отмечается выраженный отек и гиперемия век, яркая гиперемия конъюнктивы, выраженный отек бульбарной конъюнктивы, хемоз, крупные фолликулы в нижнем своде, разлитые или точечные субконъюнктивальные геморрагии.
При биомикроскопии веки отёчны, гиперемированы. Конъюнктива век и глазного яблока раздражена, гиперемирована, нижняя переходная складка инфильтрирована, крупные фолликулы, точечные или разлитые кровоизлияния. Фолликулы могут не просматриваться при выраженном хемозе. Через 5-9 дней от начала заболевания наступает подострая стадия, сопровождающаяся появлением характерных точечных инфильтратов под эпителием роговицы (в 80% случаев). При образовании большого числа инфильтратов в центральной зоне роговицы происходит снижение остроты зрения.
Региональная аденопатия (увеличение и болезненность околоушных лимфатических узлов) возникает на 1-2-й день заболевания почти у всех пациентов. Поражение респираторного тракта отмечают у 5-25% пациентов. Длительность эпидемического кератоконъюнктивита составляет до 3-4 недель [2, 3].
Хламидийные конъюнктивиты у детей тесно связаны с таковыми в популяции взрослых, у которых хламидиоз является самой распространенной болезнью, передаваемой половым путем. У беременных она колеблется от 2% до 20% в зависимости от контингента обследованных, что определяет высокий риск инфицирования новорожденных – до 15% и примерно у каждого третьего из них развивается конъюнктивит [2, 3, 5, 7].
Поражение глаз протекает в различных клинических формах, в том числе паратрахома новорожденных (бленнорея с включениями). Заражение происходит через плаценту или при прохождении через родовые пути матери, больной урогенитальной хламидийной инфекцией. В большинстве случаев наблюдается вертикальная передача возбудителя, который попадает на слизистые оболочки, в том числе и конъюнктиву. Анамнез жизни — регистрация особенностей беременности и родов у матери.
Заболевание развивается в течение 5-14 дней после рождения и протекает как острый папиллярный или подострый инфильтративный конъюнктивит с появлением обильного жидкого гнойного отделяемого, которое из-за примеси крови может иметь бурый оттенок. Резко выражен отек век, конъюнктива гиперемирована, хемоз с гиперплазией сосочков, могут образовываться псевдомембраны. Воспалительные явления стихают через 1-2 недели. Если активное воспаление продолжается более 4-х недель, появляются фолликулы, преимущественно на нижних веках. Примерно у 70% новорожденных заболевание развивается на одном глазу. Главное клиническое отличие от гонококкового – более позднее начало, преимущественное поражение одного глаза, может сопровождаться назофарингитом, отитом среднего уха, хламидийной пневмонией. При отсутствии лечения конъюнктивит разрешается в течение недель и месяцев, но может приводить к рубцеванию конъюнктивы и роговицы [2, 3, 7].
Глаза могут быть мишенью для развития аллергической реакции при многих системных иммунологических расстройствах. Аллергическая реакция играет важную роль в клинической картине инфекционных заболеваний глаз. Аллергический конъюнктивит развивается как следствие IgE-опосредованной аллергии и чаще бывает сезонный, реже круглогодичный. Запускающим фактором аллергического конъюнктивита является контакт соответствующего аллергена с конъюнктивой, что вызывает дегрануляцию тучных клеток, приводит к ранней фазе клинического ответа и последующей аллергической воспалительной реакции.
Хотя все офтальмоаллергозы имеют общий патофизиологический механизм, они различны по своим клиническим проявлениям. В некоторых случаях типичная картина заболевания или четкая связь с воздействиями внешнего аллергенного фактора не оставляют сомнения в диагнозе. В большинстве же случаев диагностика аллергических заболеваний глаз сопряжена с большими трудностями и требует применения специфических аллергологических методов исследования.
Наиболее часто выявляют следующие клинические формы аллергических конъюнктивитов, характеризующиеся своими особенностями в выборе лечения:
При часто возникающих рецидивах проводят специфическую иммунотерапию в период ремиссии конъюнктивита, ее эффективность составляет до 96,6%.
Пыльца, вызывающая поллиноз, принадлежит растениям, широко представленным в данной местности. Существенным свойством пыльцы, вызывающей поллинозы, является ее антигенная активность, т.е. способность индуцировать синтез антител, но в разной степени.
Соединение аллергена с IgE вызывает секрецию медиаторов: гистамина, серотонина, лейкотриенов и др. Медиаторы, возбуждая рецепторы органов-мишеней, индуцируют патофизиологическую фазу атопической реакции, проявляющуюся отеком и зудом век, гиперемией конъюнктивы, светобоязнью, слезотечением, слизистым отделяемым.
Клинически заболевание начинается остро: нестерпимый зуд век, жжение под веками, светобоязнь, слезотечение, выраженный отек и гиперемия конъюнктивы, могут возникать краевые инфильтраты в роговице, чаще в области глазной щели. Очаговые поверхностные инфильтраты, расположенные вдоль лимба, могут сливаться и изъязвляться, образуя эрозии или поверхностные язвы роговицы. Более часто поллинозный конъюнктивит протекает хронически, с умеренным жжением под веками, незначительным отделяемым, периодически возникающим зудом век, легкой гиперемией конъюнктивы, мелкими фолликулами [2, 3, 13, 14].
Протекает в виде трех клинических форм:
Обострение начинается с небольшого зуда, который возрастает и становится нестерпимым. Ребенок постоянно трет глаза руками, к вечеру зуд усиливается.
Для тарзальной формы весеннего катара характерно образование в пределах конъюнктивы хряща верхнего века плоских сосочков бледно-розового цвета. Иногда они достигают крупных размеров. На поверхности конъюнктивы обнаруживается типичное нитеобразное вязкое отделяемое. Толстые белые нити слизистого отделяемого могут образовывать спиралевидные скопления под верхним веком, что причиняет особое беспокойство пациентам, усиливая зуд. Удаляются нити ватным тампоном, не всегда легко из-за их клейкости, но при этом не нарушается целостность эпителия слизистой оболочки.
Весенний лимбит, или бульбарная форма весеннего катара, характеризуется изменением прелимбальной конъюнктивы глазного яблока. Часто встречается смешанная клиническая форма, сочетающая тарзальные и лимбальные поражения.
Поражения роговицы при весеннем катаре обнаруживаются почти у всех больных [2, 3,10].
Крупнопапиллярный конъюнктивит был впервые описан в связи с ношением мягких контактных линз. Факторами риска развития крупнопапиллярного конъюнктивита могут быть также жесткие контактные линзы, глазные протезы, швы после экстракции катаракты, швы после кератопластики, стягивающие склеральные пленки, кальциевые отложения в роговице, другие инородные тела, с которыми верхнее веко контактируют длительное время.
При наличии факторов риска развития крупнопапиллярного конъюнктивита необходимы контроль состояния конъюнктивы верхнего века и устранение этих факторов при первых признаках конъюнктивита.
Возникновение крупнопапиллярного конъюнктивита связывают с длительным раздражением конъюнктивы верхнего века при наличии факторов риска развития крупно-папиллярного конъюнктивита.
Пациенты предъявляют жалобы на чувство инородного тела под веком, на потерю толерантности к линзам, зуд и слизистое отделяемое. В тяжелых случаях может появиться птоз. Конъюнктива гиперемирована, отечна, на конъюнктиве верхних век формируются мелкие, но более типичны крупные (гигантские — диаметром 1 мм и более), сосочки. Клиническая картина крупнопапиллярного конъюнктивита очень похожа на тарзальную форму весеннего конъюнктивита, вместе с тем есть ряд существенных отличий: возраст любой, зуд незначительный, лимб не поражен, другие аллергические реакции не типичны [2, 3, 15].
Лекарственный конъюнктивит считается одним из наиболее частых проявлений аллергических болезней глаз.
Лекарственная аллергия глаз чаще возникает при местной (90,1%), реже при системной (9,9%) терапии.
В клиническом течении лекарственного конъюнктивита выделяют преобладание того или иного признака: отек, гиперемия, сосочковая гипертрофия, фолликулярный конъюнктивит.
В основе лекарственного аллергического конъюнктивита, как и всех истинных аллергических реакций, лежит реакция аллергена (антигена) с антителом. Практически любое лекарственное средство может вызвать аллергический конъюнктивит.
Лекарственный конъюнктивит чаще возникает в результате повторного применения медикаментов.
Аллергическая или токсико-аллергическая реакция со стороны глаз возникает чаще на лекарственные средства, но может быть и на консервант глазных капель или лекарственную основу. Аллергический конъюнктивит может возникать остро, подостро или приобретает хроническое течение.
Острая реакция возникает в течение 1 ч после введения препарата (острый лекарственный конъюнктивит, анафилактический шок, острая крапивница, отек Квинке, системный капилляротоксикоз и др.). Подострая реакция развивается в течение суток. Затяжная реакция проявляется в течение нескольких дней и недель, обычно при длительном местном применении лекарственных средств. Глазные реакции последнего типа встречаются наиболее часто (90%) и имеют хронический характер.
Характерными признаками острого аллергического конъюнктивита являются гиперемия, отек век и конъюнктивы, слезотечение, иногда кровоизлияния. Хроническому воспалению свойственны зуд век, гиперемия слизистой оболочки, умеренное отделяемое, образование фолликулов [2, 3, 15].
Хронический круглогодичный аллергический конъюнктивит — это хроническое воспаление конъюнктивы с минимальными клиническими проявлениями, но упорными жалобами на умеренное жжение глаз, незначительное отделяемое, периодически возникающий зуд век.
Основными причинными факторами, вызывающими хронический круглогодичный аллергический конъюнктивит, являются:
В развитии хронического аллергического конъюнктивита основное значение имеет аллергическая реакция замедленного типа (тип IV). Особенность клинических проявлений хронического аллергического конъюнктивита, заключается в том, что в большинстве случаев настойчивые жалобы на неприятные ощущения сочетаются с незначительными симптомами, что ставит в затруднение врачей при постановке диагноза.
Клиническая картина хронического круглогодичного аллергического конъюнктивита отличаются менее выраженными клиническими проявлениями – незначительным отеком, гиперемией конъюнктивы, слабой фолликулярной реакцией, наличием серозного или слизистого отделяемого [2, 3, 10, 15].
Конъюнктивит при синдроме «сухого глаза». Синдром «сухого глаза» представляет собой мультифакториальное заболевание глазной поверхности, характеризующееся потерей гомеостаза слезной пленки и сопровождающееся офтальмологическими симптомами, в развитии которых этиологическую роль играют нестабильность, гиперосмолярность слезной пленки, воспаление и повреждение глазной поверхности, а также нейросенсорные изменения. Начало заболевания медленное, постепенное, поражаются оба глаза. Пациенты предъявляют жалобы на периодическое покраснение глаз, жжение, ощущение песка, инородного тела, дискомфорт, быструю утомляемость, колебание остроты зрения. Отмечается несоответствие жалоб пациента и тяжести клинической картины.
Клинически определяется легкий отек и гиперемия век, возможно покраснение глаза, отек бульбарной конъюнктивы с формированием горизонтальных конъюнктивальных складок, легкая фолликулярная реакция в нижнем своде, слизистое или слизисто-нитчатое отделяемое в нижнем конъюнктивальном своде [2, 3].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза конъюнктивит: на основании анамнестических данных, физикального обследования, данных биомикроскопии, результатов лабораторных исследований, постановки диагностических проб и тестов.
Диагностические исследования детям/взрослым с конъюнктивитом проводятся в следующем порядке:
Жалобы и анамнез
Жалобы и анамнез описаны в разделе «клиническая картина».
Жалобы – при конъюнктивите пациенты предъявляют жалобы на отек и покраснение век, отек и покраснение глаз, отделяемое из глаз, слезотечение, зуд, жжение, дискомфорт, колебание остроты зрения и др. Жалобы могут появиться остро или постепенно, поражение может развиваться на одном или на обоих глазах. Глазные проявления могут сопровождаться ознобом, катаральными явлениями, аденопатией, евстахиитом, ринитом, дерматитом и др.
Анамнез жизни – семейный анамнез по аллергии и атопии. Особенности беременности и родов у матери (для конъюнктивита новорожденных). Эпидемиологические данные. Ранее перенесенные заболевания, хронические заболевания.
Физикальное обследование
Лабораторные диагностические исследования
Инструментальные диагностические исследования
Комментарии: При биомикроскопии производится оценка:
— состояния конъюнктивы – отек и гиперемия бульбарной конъюнктивы и конъюнктивы век, хемоз, фолликулярная реакция, сосочковая гипертрофия, лимбит, наличие и характер отделяемого в нижнем конъюнктивальном своде, оценка слезного мениска.
Иные диагностические исследования
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Основные принципы лечения конъюнктивитов: элиминация возбудителя, устранение клинических симптомов, профилактика распространения инфекционного процесса и развития его осложнений
Лечение назначают незамедлительно, эмпирически (не дожидаясь результатов бактериологического исследования посева отделяемого из глаз на питательные среды и определения чувствительности к антибактериальным средствам).
Бактериальный конъюнктивит
Вирусный конъюнктивит
Аллергический конъюнктивит
В терапии аллергических конъюнктивитов рекомендуется всем пациентам использовать основную базисную фармакотерапию, которую обеспечивают две группы лекарственных средств – противоаллергические препараты и препараты, тормозящие дегрануляцию тучных клеток [15, 19, 25, 32-35] (УДД 1, УУР В)
— системной противоаллергической терапии [2, 3, 19, 37] (УДД 5 УУР С).
— слезозаместительной терапии препаратами из группы искусственные слезы и прочие индифферентные препараты с первого дня лечения, так как аллергические заболевания глаз почти всегда сопровождаются в той или иной степени выраженности нарушением слезопродукции [2, 3, 19, 37] (УДД 5 УУР С).
Комментарии: Антиаллергические препараты (исключая глюкокортикостероиды) при острой аллергической реакции блокируют Н1-рецепторы, уменьшают реакцию тканей на гистамин и обеспечивают в течение нескольких минут противоаллергическое действие: уменьшаются зуд и отёк век, слёзотечение, гиперемия и отёк конъюнктивы.
Глазные капли, тормозящие дегрануляцию тучных клеток – содержат 2% раствор кромоглициевая кислота**. Кромоглициевая кислота** препятствует высвобождению гистамина и других медиаторов из тучных клеток. Кромоглициевая кислота** имеет по сути профилактический механизм действия, терапевтический эффект развивается медленно, но поддерживается дольше, чем при применении антиаллергических препаратов (исключая глюкокортикостероиды).
Не менее важным моментом в терапии аллергических заболеваний глаз является правильный выбор дополнительных лекарственных препаратов лечения, к которым относятся глюкокортикостероиды, нестероидные противовоспалительные препараты (НПВП), искусственные слезы и прочие индифферентные препараты [37].
Глюкокортикостероиды широко применяют для лечения аллергических поражений глаза. Их используют местно (в виде глазных капель, субконъюнктивальных и парабульбарных инъекциях), а также системно (внутрь и парентерально). В основном ГК применяют в терапии аллергических заболеваний, протекающих в форме гиперчувствительности замедленного типа, при неотложных состояниях (анафилактический шок, астматический статус), реакциях отторжения роговичного трансплантата и аутоиммунных заболеваниях. Доза ГК, схема и метод введения зависят от тяжести и вида заболевания.
Поэтому рекомендуется с первого дня лечения добавлять слезозаместительную терапию.
— дифенгидрамин+нафазолин — инстилляции в конъюнктивальный мешок 1–3 раза в сутки по 1–2 кап. [32, 33] (УДД 3, УУР C);
— олопатадин 0,1% или 0,2%;
Синдром «сухого» глаза
Комментарии: Искусственные слезы и прочие индифферентные препараты должны восстанавливать гомеостаз собственной слезной пленки пациента, соответствовать следующим характеристикам: обеспечение увлажнения, вязкоэластичность, мукоадгезивность, содержать оптимальный баланс электролитов, определенные показатели рН, быть гипоосмолярной, иметь антиоксидантные свойства, отсутствие консерванта. «Идеальный слезозаменитель» должен соответствовать по своим физико-химическим свойствам нормальной слезной пленке человека, не нарушать естественных метаболических процессов клеток эпителия роговицы, не быть токсичным даже при длительном применении, иметь показатель преломления сходный с естественной слезной пленкой, быть удобным в применении.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Несоблюдение врачебных назначений, отказ от лечения, влекут за собой риск развития осложнений, таких, как язва роговицы, что в последствии влечет за собой снижение остроты зрения, вплоть до слепоты. Несоблюдение санитарно-эпидемического режима при вирусных и хламидийных конъюнктивитах приводят к увеличению числа инфицированных и распространению заболевания. Самолечение и бесконтрольное использование местных глазных лекарственных средств приводит к развитию других офтальмопатологий – токсико-аллергических реакций, стероидной глаукоме, стероидной катаракте и др [2,3].
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации