Как пишется геморрагический шок
Причиной геморрагического шока является острая кровопотеря любого генеза, в частности, травма, операция, повреждение органов и тканей патологическим процессом. Наиболее часто встречаются кровотечения из желудочно-кишечного тракта (в 85% язвенной этиологии) и акушерско-гинекологические кровотечения.
В чистом виде массивная кровопотеря и геморрагический шок наблюдаются относительно редко, чаще сопутствуют или являются компонентом травматического, септического или других видов шока как проявление тяжелых циркуляторных расгройств.
Патогенез геморрагического шока
Уменьшение давления крови в капиллярах и снижение гидростатического давления приводят к поступлению межтканевой жидкости в кровеносное русло (аутогемодилюция) с начальной скоростью 100 мл/ч. В дальнейшем скорость поступления жидкости замедляется с восстановлением ОЦК до нормы в течение 18-48 часов. Этот процесс носит двухфазный характер. В первую фазу (ограниченную временем кровотечения) в кровь поступает безбелковая жидкость, которая достаточно быстро выводится почками. Во второй фазе (через 2-24 часа) объем плазмы восстанавливается межклеточной жидкостью, содержащей белок. Путем аутогемодилюции организм способен самостоятельно восполнить до 30% ОЦК. Клинически аутогемодилюция проявляется внеклеточной гипогидратацией (снижение тургора кожи, западение глазных яблок).
Вазоконстрикция, вызванная гиперкатехолемией, приводит к большому числу нежелательных эффектов.
1. Спазм сосудов почек на фоне гиповолемии и артериальной гипотензии снижает перфузию последних и клинически проявляется олигурией.
2. Спазм сосудов кожи и нарушение микроциркуляции клинически проявляется бледностью кожных покровов и мраморным рисунком кожи.
3. Вазоспазм в бассейне ЖКТ вызывает некроз слизистой оболочки желудка и двенадцатиперстной кишки с образованием так называемых «стрессорных» язв.
Диагностика геморрагической гиповолемии, как правило, не вызывает затруднений. При осмотре у больных отмечается разной степени выраженности бледность кожных покровов и слизистых оболочек, частый малый пульс, уменьшение кровонаполнения подкожной венозной сети, сосудов склер, снижение артериального давления. Определенные трудности возникают при определении объема кровопотери и степени шока в случае развития картины гиповолемии без артериальной гипотензии.
Как пишется геморрагический шок
Советы по тактике при геморрагическом шоке от кровотечения
1. Что такое геморрагический шок?
Это уменьшение объема циркулирующей крови в результате кровопотери. Быстрая остановка кровотечения и гемотрансфузия способствуют снижению летальности, которая все равно остается очень высокой.
2. Что такое необратимый геморрагический шок?
В 1940 году Уиггерс (C.J. Wiggers) продемонстрировал, что геморрагический шок вызывает такие изменения в организме, которые не устраняются простым возмещением кровопотери. Восемьдесят процентов животных, у которых был вызван тяжелый геморрагический шок, погибли в течение 24 часов, несмотря на реинфузию им выпущенной крови.
«Необратимый шок» обусловлен продолжающейся потерей плазмы в результате ее утечки из сосудистого русла между эндотелиальными клетками и развитием изотонического отека скелетных мышц. Уиггерс доказал, что эти потери можно компенсировать дополнительной инфузией солевых изотопических растворов.
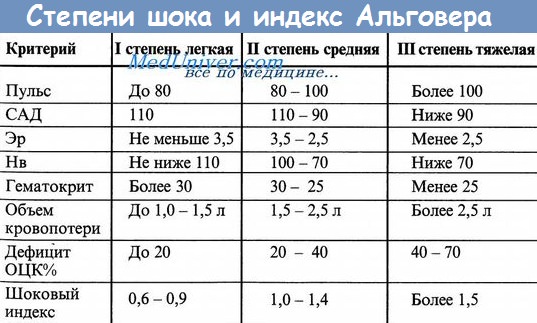
3. Какова классификация геморрагического шока?
Первый класс кровопотери: объем циркулирующей крови (ОЦК) снижается на 15%; клинические симптомы кровопотери практически отсутствуют; иногда наблюдается тахикардия.
Второй класс кровопотери: ОЦК снижается на 15-30% (750-1500 мл у больного весом 70 кг); развивается тахикардия, тахипноэ, снижается систолическое давление.
Третий класс кровопотери: ОЦК снижается на 30-40% (приблизительно 2000 мл для взрослых); развивается тахикардия, тахипноэ, угнетение сознания, гипотензия, уменьшается количество мочи.
Четвертый класс кровопотери: ОЦК уменьшается более чем па 40%, что сразу представляет опасность для жизни; развивается резкая тахикардия, значительное снижение систолического давления вплоть до исчезновения пульса на периферических артериях, прекращается фильтрация мочи почками, кожные покровы становятся холодными и бледными.
4. Чему равен в норме ОЦК?
В норме ОЦК составляет 7% веса тела взрослых, что приблизительно составляет 70 мл/кг. У детей ОЦК составляет 9% веса тела или 90 мл/кг.
5. Какие механизмы ведут к гипотензии?
Около 70% ОЦК приходится на венозную систему и обеспечивает преднагрузку сердцу. Уменьшение объема венозной крови приводит к снижению наполнения сердца. Согласно закону Старлинга, чем больше растягивается сердечная мышца, тем выше сократительная способность сердца. С другой стороны, снижение наполнения сердца приводит к ослаблению сокращения, уменьшению ударного объема и сердечного выброса.
Кроме того, стойкий геморрагический шок ведет к деполяризации мембран в скелетных мышцах, что способствует перемещению воды из внеклеточного пространства внутрь клетки. Это перемещение вызывает дальнейшее снижение ОЦК.
6. Как организм компенсирует снижение ОЦК?
Резкое снижение давления в крупных сосудах приводит к возбуждению симпатической нервной системы и освобождению эндогенных катехоламинов. Эта реакция в сочетании с угнетением вагусного центра в стволе мозга (рефлекс Марея (Marey)) вызывает вазоконстрикцию, тахикардию, повышение силы сердечных сокращений.
Сосуды по-разному воспринимают стимулы к вазоконстрикции (принципы демократии при этом не учитываются); самую высокую способность к вазокопстрикции проявляют кожные, брыжеечные и почечные сосуды. Снижение почечного кровотока ведет к освобождению ренина, который способствует превращению ангиотензина-1 в ангиотензин-2.
Ангиотензин-2 является потенциальным вазоконстриктором и также стимулирует освобождение альдостерона и антидиуретического гормона гипофиза. При этом усиливается реабсорбция натрия и воды в почечных канальцах, что, в свою очередь, увеличивает объем циркулирующей жидкости.
7. Меняется ли с возрастом способность к компенсации снижения ОЦК?
8. Как реагируют клетки на геморрагический шок?
При неадекватном кровоснабжении и оксигенации клетки неспособны осуществлять нормальный аэробный метаболизм, что приводит к образованию молочной кислоты и развитию метаболического ацидоза. Снижается образование аденозин-трифосфата (АТФ), и клетка не может поддерживать поляризованность мембраны.
Первым тому свидетельством становится набухание эндоплазматического ретикулума, затем повреждаются митохондрий, выбрасываются лизосомальпые ферменты и внутрь клетки поступают натрий и вода. Депонирование воды в клетках увеличивает дефицит межклеточной жидкости и объема циркулирующей в сосудах крови.
9. Каковы клинические симптомы геморрагического шока?
Частый пульс и низкое систолическое давление. При инвазивном мониторинге выявляется снижение диуреза, центрального венозного давления, давления заклинивания в легочных капиллярах, сердечного выброса и насыщения кислородом смешанной крови.
10. Можно ли исключить геморрагический шок, если гематокрит в норме?
Нет. Концентрация эритроцитов снижается только после инфузии экзогенной жидкости или после перемещения интерстициальной жидкости в кровяное русло. Если не проводить инфузионную терапию, то второе обычно происходит через 24 часа после развития шока.
11. Чем геморрагический шок отличается от других видов шока?
Кардиогенный констриктивный шок (в результате тампонады сердца или напряженного пневмоторакса) характеризуется повышением центрального венозного давления и уравниванием давлений в правых и левых отделах сердца. Нейрогенный шок напоминает геморрагический, поскольку в основе его лежит снижение объема циркулирующей жидкости за счет депонирования крови в венах и снижения тонуса артерий ниже уровня повреждения спинного мозга.
Септический шок может развиться у травматологических больных, которые обратились за медицинской помощью с опозданием. Первыми симптомами септического шока являются лихорадка, теплые розовые кожные покровы и повышенный сердечный выброс.
12. Что такое тахикардия?
Тахикардией считается количество сердечных сокращений >160 ударов в минуту у детей первых дух лет жизни, > 140 ударов в минуту у детей дошкольного возраста и > 100 ударов в минуту у взрослых. Будьте внимательны, больной может принимать препараты, урежающие сердечный ритм (например, b-блокаторы).
13. Где может “потеряться” кровь при кровопотере?
В отличие от явной потери крови при наружных повреждениях, кровь может скапливаться в брюшной и грудной полостях, забрюшинном пространстве (после перелома костей таза) и бедрах. Эта скрытая потеря крови может перевести геморрагический шок в необратимую стадию и привести к летальному исходу.
14. Каковы первостепенные лечебные мероприятия при геморрагическом шоке?
Остановить кровотечение и восполнить объем циркулирующей жидкости. В первую очередь нужно поставить широкопросветный периферический внутривенный катетер (14G или 16G). Закон Пуазейля гласит, что сопротивление жидкости пропорционально четвертой степени радиуса просвета катетера. Если периферическую вену катетеризировать не удается, нужно катетеризировать центральную вену (бедренную, подключичную или внутреннюю яремную). У детей хорошо себя зарекомендовали внутрикостные катетеры, введенные в большеберцовую кость.
15. В каком количестве и какой тип жидкости нужно назначить в первую очередь?
Взрослым нужно быстро перелить 1-2 литра подогретого Рингер-лактата. Маленьким детям инфузию проводят из расчета 20 мл/кг веса.
16. Нужно ли применять коллоидные растворы для лечения геморрагического шока?
Споры относительно преимуществ кристаллоидных и коллоидных растворов (растворы альбумина или декстранов) при лечении геморрагического шока продолжаются. Мета-анализ многочисленных проспективных клинических исследований указывает па снижение летальности у травматологических больных при восстановлении объема циркулирующей жидкости кристаллоидными растворами в отличие от коллоидных растворов.
Как ни странно, эти исследования не выявили между реанимацией кристаллоидными либо коллоидными растворами никаких различий во влиянии на развитие отека легких, необходимость гемотрансфузии или продолжительность госпитализации.
17. В каких случаях необходимо сразу провести гемотрансфузию?
В критических ситуациях проводится трансфузия эритроцитарной массы первой группы резус-отрицателыюй без перекрестного совмещения (резус-ноложительную кровь можно использовать у мужчин, которым ранее гемотрапсфузии не проводились; женщинам всегда переливают резус-отрицательиую кровь во избежание сенсибилизации, которая может осложнить будущие беременности).
18. Каковы физиологические осложнения гемотрансфузии?
Наиболее распространенным осложнением является гипотермия, вызванная переливанием холодной крови. Эта проблема может быть устранена, если контейнер крови поместить в быстросогревающую систему. Замещение кровопотери только эритроцитарной массой и кристаллоидными растворами может привести к разбавлению факторов свертывания. В этих случаях необходимо дополнительное переливание свежезамороженной плазмы.
При переливании донорской крови, содержащей цитрат, требуется дополнительное введение кальция (после трансфузии каждых четырех доз крови вводят 250 мг глюконата кальция). Существуют доказательства того, что долго хранящаяся кровь содержит продукты распада жиров, которые способствуют развитию воспаления с повреждением тканей и последующей полиорганной недостаточностью. Медиатором процесса являются нейтрофилы.
Кроме того, во время гемотрапсфузии существует риск заражения гепатитами В и С, ВИЧ-инфекцией и вирусом Т-клеточной лимфомы человека.
19. Существует ли альтернатива переливанию донорской крови?
С экономической точки зрения достаточно выгодна аутотрансфузия крови, полученной при эвакуации гемоторакса через торакостомический дренаж. Кровь собирают, фильтруют, смешивают с антикоагулянтами (цитратом) и возвращают больному. Иногда используются аппараты для сбора крови во время операции и последующей ее реинфузии. Однако количество крови, пригодной к реинфузии, ограничено.
В настоящее время нельзя купить настоящий заменитель крови, однако несколько таких препаратов находятся на стадии апробации Управления по контролю за качеством пищевых продуктов и лекарственных средств (FDA). Эти кровезаменители содержат различные виды очищенного гемоглобина (без эритроцитов), молекулы которого химически связаны, что задерживает его выделение с мочой. Действие кровезаменителей напоминает нативный гемоглобин, но период их полувыведения достаточно короткий.
Кровезаменители не нужно совмещать с кровью больного; они не содержат инфекционных возбудителей и гораздо дольше могут храниться при комнатной температуре.
20. Почему геморрагический шок вызывает нарушение функции внутренних органов?
Тяжелый геморрагический шок запускает мощную воспалительную реакцию, которую иногда не удается остановить даже соответствующими реанимационными мероприятиями. Во время вьетнамской войны раненым оказывалась своевременная медицинская помощь. Тем не менее у лиц, перенесших геморрагический шок, позднее развивалась легочная недостаточность или респираторный дистресс-синдром взрослых (РДСВ).
Больных с РДСВ можно перевести па искусственную вентиляцию легких, но в дальнейшем они погибнут от сочетанной недостаточности печени, почек, сердца и костного мозга (т.е. тяжелой нолиоргапной недостаточности). Полиорганная недостаточность остается ведущей причиной поздней посттравматической летальности. Помимо нарушения синтеза АТФ, при шоке освобождаются фактор активации тромбоцитов, интерлейкин-8 и метаболиты арахидоновой кислоты, которые способствуют адгезии нейтрофилов к эндотелиальным клеткам и освобождению цитотоксичных медиаторов.
Происходит повреждение внутренних органов. Мезентериальное кровяное русло является очагом синтеза нровоспалительных веществ (кишечник — двигатель полиорганной недостаточности). Помимо непосредственной активации нейтрофилов, в мезентериальных сосудах происходит освобождение нровоспалительных веществ в лимфатическую систему, что также способствует активации нейтрофилов и повреждению легких.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Геморрагический шок
Шоковое состояние возникает при резком нарушении привычного кровообращения. Это тяжелая стрессовая реакция организма, не справившегося с управлением жизненно важными системами. Геморрагический шок вызывает внезапная кровопотеря. Поскольку кровь является основной жидкостью, поддерживающей метаболизм в клетках, то подобная разновидность патологии относится к гиповолемическим состояниям (обезвоживанию). В МКБ-10 он расценивается как «Гиповолемический шок» и кодируется R57.1.
В условиях внезапного кровотечения незамещенный объем в 0,5 л сопровождается острой тканевой кислородной недостаточностью (гипоксией).
Чаще всего кровопотеря наблюдается при травмах, оперативных вмешательствах, в акушерской практике при родовой деятельности у женщин.
От каких механизмов зависит тяжесть шока?
В развитии патогенеза компенсации кровопотери имеют значение:
Ясно, что у человека с хроническими заболеваниями шансов перенести массивную кровопотерю значительно меньше, чем у ранее здорового. Работа военных медиков в условиях афганской войны показала, насколько тяжелой оказывается умеренная кровопотеря для здоровых бойцов в условиях высокогорья, где насыщенность воздуха кислородом снижена.
У человека в среднем циркулирует постоянно около 5л крови по артериальным и венозным сосудам. При этом 75% находится в венозной системе. Поэтому от быстроты адаптации именно вен зависит последующая реакция.
Внезапная потеря 1/10 части от циркулирующей массы не дает возможности быстро «пополнить» запасы из депо. Венозное давление падает, что ведет к максимальной централизации кровообращения для поддержки работы самого сердца, легких и головного мозга. Такие ткани, как мышцы, кожа, кишечник организмом признаются «лишними» и выключаются из кровоснабжения.
Во время систолического сокращения выталкиваемый объем крови недостаточен для тканей и внутренних органов, он питает только коронарные артерии. В ответ включается эндокринная защита в виде повышенной секреции адренокортикотропного и антидиуретического гормонов, альдостерона, ренина. Это позволяет задержать жидкость в организме, прекратить мочевыделительную функцию почек.
Одновременно повышается концентрация натрия, хлоридов, но теряется калий.
Повышенный синтез катехоламинов сопровождается спазмом сосудов на периферии, растет сосудистое сопротивление.
За счет циркуляторной гипоксии тканей наступает «закисление» крови накопившимися шлаками — метаболический ацидоз. Он способствует нарастанию концентрации кининов, которые разрушают сосудистые стенки. Жидкая часть крови выходит в межтканевое пространство, а в сосудах накапливаются клеточные элементы, образуются все условия для повышенного тромбообразования. Возникает опасность необратимого диссеминированного внутрисосудистого свертывания (ДВС-синдрома).
Сердце пытается компенсировать необходимый выброс учащением сокращений (тахикардией), но их не хватает. Потери калия снижают сократительную способность миокарда, формируется сердечная недостаточность. Артериальное давление резко падает.
Причины
Причиной геморрагического шока является острое кровотечение.
Травматический болевой шок не всегда сопровождается значительной кровопотерей. Для него более характерна распространенная поверхность поражения (обширные ожоги, сочетанные переломы, раздавливание тканей). Но сочетание с неостановленным кровотечением усугубляет действие поражающих факторов, утяжеляет клиническое течение.
Геморрагический шок в акушерстве случается в ходе тяжелых родов, во время беременности, в послеродовом периоде. Массивную кровопотерю вызывают:
В таких случаях часто кровотечения сочетаются с другой патологией (травмы в ходе родовой деятельности, гестоз, сопутствующие хронические заболевания женщины).
Клинические проявления
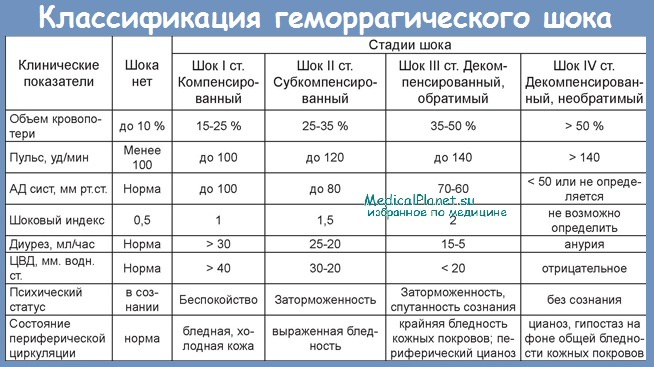
Клиника геморрагического шока определяется степенью нарушенной микроциркуляции, выраженностью сердечной и сосудистой недостаточности. В зависимости от этапа развития патологических изменений принято различать стадии геморрагического шока:
Геморрагический шок.
Грошев С.
Студент 6 курса леч. отд. мед. фака ОшГУ, Кыргызская республика
Исраилова З.А.
Ассистент кафедры акушерства и гинекологии
Источником острой массивной кровопотери в акушерской практике могут быть:
У многих женщин при беременности на фоне позднего токсикоза соматических заболеваний имеется «готовность» к шоку вследствие выраженной исходной гиповолемии и хронической циркуляторной недостаточности. Гиповолемия беременных наблюдается часто при многоводии, многоплодии, сосудистых аллергических поражениях, не достаточности кровообращения, воспалительных заболеваниях почек.
ГШ приводит к тяжелым полиорганным нарушениям. В результате геморрагического шока поражаются легкие с развитием острой легочной недостаточности по типу «шокового легкого». При ГШ резко уменьшается почечный кровоток, развивается гипоксия почечной ткани, происходит формирование «шоковой почки». Особенно неблагоприятно влияние ГШ на печень, морфологические и функциональные изменения в которой вызывают развитие «шоковой печени». Резкие изменения при геморрагическом шоке происходят и в аденогипофизе, приводя к некрозу его. Таким образом, при ГШ имеют место синдромы полиорганной недостаточности.
Патогенез.
В дальнейшем периферический сосудистый спазм cтaнoвится причиной развития нарушений микроциркуляции и приводит к необратимому шоку, который подразделяется на следующие фазы:
В ответ на ДВС активируется фибринолитическая системы этом лизируются сгустки и нарушается кровоток.
При прогрессировании шока формируется полиорганная недостаточность: РДСВ, ОППН, декомпенсация синдрома ДВС крови, сердечная недостаточность, отек головного мозга и процесс вступает в необратимую фазу, летальность при которой составляет 70-80%.
В акушерской практике, особенно при наличии гестоза, переход в стадию полиорганной недостаточности происходит очень быстро, поскольку предпосылки для ее развития уже сформированы.
Таблица. Реакции организма при массивной кровопотере и формировании шока.
Адаптивные реакции
Декомпенсация
Выброс стресс-гормонов (АКТГ, СТГ, ТТГ, АДГ, кортизол, катехоламины, ренин-ангиотензин-альдосторон, глюкагон)
Истощение функции эндокринных желез и гормональная недостаточность
Вазоконстрикция вен, а затем и пре- и посткапиллярных сфинктеров, открытие артерио-венозных шунтов и централизация кровообращения с последующим депонированием крови и переходом жидкости в интерстициальное пространство
Тканевая гипоперфузия и гипоксия
Выброс тромбоксана, NO, TNF, PAF, брадикинина и т.д.
Расширение сосудов и нарушение проницаемости
Задержка Na и воды
Повышение цены дыхания
Повышение вязкости крови
Нарушение кровообращения в зоне микроциркуляции
Внеклеточная и клеточная дегидратация
Переход метаболизма на анаэробный гликолиз.
Классификация.
Для оценки тяжести при геморрагическом шоке практическое значение имеет не абсолютная величина кровопотери, а то, как организм женщины на это реагирует, от резерва адаптации, который резко снижен при гестозе, экстрагенитальной патологии.
По степени тяжести различают компенсированный, декомпенсированный, обратимый и необратимый шок. Выделяют 4 степени геморрагического шока.
I степень ГШ, Дефицит ОЦК до 15%. АД выше 100 мм рт.ст центральное венозное давление (ЦВД) в пределах нормы. Незначительная бледность кожных покровов и учащение пульса до 80-90 уд/мин, гемоглобин 90 г/л и более.
II степень ГШ. Дефицит ОЦК до 30%. Состояние средней тяжести, наблюдаются слабость, головокружение, потемнение в глазах тошнота, заторможенность, бледность кожных покровов. Артериальная гипотензия до 80-90 мм рт.ст., снижение ЦВД (ниже 60 мм вод.ст.), тахикардия до 110-120 уд/мин, снижение диуреза, гемоглобина до 80 г/л и менее.
III степень ГШ. Дефицит ОЦК 30-40%. Состояние тяжелое или очень тяжелое, заторможенность, спутанность сознания, бледность кожных покровов, цианоз. АД ниже 60-70 мм.рт.ст. Тахикардия до 130-140 уд/мин, слабое наполнение пульса. Олигурия.
IV степень ГШ Дефицит ОЦК более 40%. Крайняя степень угнетения всех жизненных функций: сознание отсутствует, АД и ЦВД, также пульс на периферических артериях не определяются. Дыхание поверхностное, частое. Гипорефлексия. Анурия.
Клиника.
ГШ определяется механизмами, приводящими к дефициту ОЦК, изменению КОС крови и электролитного баланса нарушению периферического кровообращения и синдром ДВС.
Симптомокомплекс клинических признаков ГШ включает: слабость, головокружение, жажду, тошноту, сухость во рту, потемнение в глазах, бледность кожных покровов, холодные и влажные, заострение черт лица, тахикардию и слабое наполнение пульсе снижение АД, одышку, цианоз.
Диагностика ГШ несложна, однако определение степени его тяжести, так же как и объема кровопотери, может вызвать определенные трудности.
Тяжесть ГШ зависит от индивидуальной переносимости кровопотери, преморбидного фона, акушерской патологии и метода родоразрешения. Особенности развития ГШ при различной акушерской патологии различны.
ГШ при предлежании плаценты. Факторами, cпocoбcтвующими развитию шока при предлежании плаценты, являются: артериальная гипертония, железодефицитная анемия, сниженный прирост ОЦК к началу родов. Повторные кровотечения при беременности или в родах этом фоне приводят к активации тромбопластина, падению свертывающей способности крови и развитию гипокоагуляции.
ГШ при преждевременной отслойке нормально расположенной плаценты. Особенностью развития ГШ при данной патологии является неблагоприятный фон хронического нарушения периферического кровообращения. При этом имеют место потеря плазмы, гипервязкость, стаз и лизис эритроцитов, активация эндогенного тромбопластина, потребление тромбоцитов, хроническая форма ДВС. Хроническое нарушение кровообращения всегда наблюдается при токсикозе беременных, особенно при длительном его течении, на фоне соматических заболеваний, таких, как болезни почек и печени, сердечно-сосудистой системы, анемии. При отслойке плаценты возникает экстравазат, выделяющий тромбопластины и биогенные амины в процессе разрушения клеток, которые «запускают» механизм нарушения системы гемостаза. На этом фоне быстро наступают коагулопатические расстройства. ГШ при преждевременной отслойке нормально расположенной плаценты протекает особенно тяжело, сопровождается анурией, отеком мозга, нарушением дыхания, а закрытая гематома ретроплацентарного пространства по типу синдрома сдавления способствует этому. От быстрого принятия тактических решений и мер зависит жизнь больных.
ГШ при гипотоническом кровотечении. Гипотоническое кровотечение и массивная кровопотеря (1500 мл и более) при нем coпровождаются неустойчивостью компенсации. При этом развиваются нарушения гемодинамики, симптомы дыхательной недостаточности, синдром с профузным кровотечением, обусловленным потреблением факторов свертывания крови и резкой активности фибринолиза. Это приводит к необратимым полиорганным изменениям.
ГШ при разрыве матки. Особенностью является сочетание геморрагического и травматического шока, которые способствуют быстрому развитию синдрома ДВС, гиповолемии и недостаточности внешнего дыхания.
Принципы лечения гемораггического шока.
ПОСЛЕДОВАТЕЛЬНОСТЬ НЕОТЛОЖНЫХ МЕРОПРИЯТИЙ.
ЛЕЧЕНИЕ СИНДРОМА ДВС НАПРАВЛЕНО НА:
Инфузионная терапия при ДВС-синдроме обязательно должна включать:
Интенсивная терапия геморрагического шока в стадии компенсации.
МЕРОПРИЯТИЯ ПЕРВОЙ ОЧЕРЕДИ
Манипуляции:
Обследование:
Медикаментозная терапия:
1. Восполнение ОЦК: полиглюкин 400 мл (реополиглюкин), гелофузин 500 мл, рефортан 500 мл, стабизол 500 мл, глюкоза 10%, кристаллоиды. Объем инфузионной терапии: 200% от объёма кровопотери.
При неэффективной гемодинамике нормальные показатели гемоглобина не свидетельствуют о нормальном потреблении кислорода и оксигенации тканей.
3. Ингибиторы протеаз
4. Мембраностабилизаторы: преднизолон до 300 мг, Вит.С 500 мг, троксевазин 5 мл, этамзилат Na 250-500 мг, эссенциале 10 мл, токоферол 2 мл, цито-мак 35 мг.
5. Стимуляция диуреза и профилактика ОПН: реоглюман 400 мл, маннитол, лазикс дробно до 200 мг при явлениях олигоанурии, в/в эуфиллин 240 мг.
6. Актовегин 10-20 мл в/в.
7. Антигистаминные препараты.
8. Дезагреганты: трентал до 1000 мг при устраненном источнике кровотечения.
Таблица. Классификация кровезаменителей
Гемодинамического, противошокового, реологического действия
Дезинтоксикационного действия
Препараты для парэнтерального питания
Регуляторы водного-солевого и кислотно-основного состояния
Декстран (полиглюкин, реополиглюкин, полифер. реоглюман)
Гидрооксиэтилкрахмал (волекам, поливер, лонгастерил, стабизол, рефортан)
Желатин (желатиноль, плазмажель, гелофузин)
Поливинилпирролидон (гемодез, неокомпенсан)
Полидез, энтеродез, глюконеодез
Хлорид натрия, глюкоза, лактосол, р-р Гартмана, Рингера,
бикарбонат натрия, трисамин
Показания к ИВЛ при геморрагическом шоке:
С первых минут ИВЛ проводится малыми объемами ( можно ВЧ ИВЛ) с соотношением вдоха и выдоха 1:2,1:3,1:4, без использования ПДКВ. В дальнейшем параметры вентиляции корригируются в зависимости от показателей газов крови и гемодинамики.
Продолжительность ИВЛ будет определяться эффективностью остановки кровотечения, восстановлением кислородной емкости крови (гемоглобин более 100 г/л, эритроциты более 3*1012, гематокрит в пределах 30%), стабилизацией гемодинамики и достаточным темпом диуреза. Должны отсутствовать гипоксемия и рентгенологические признаки РДСВ. Пpи кpовопотеpе, пpевышающей 30 мл/кг, не следует планиpовать пpекpащение ИВЛ в течение пеpвых суток.
Наиболее распространенные ошибки: