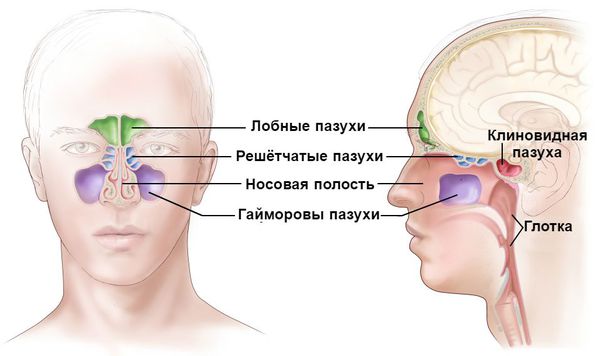
Острая респираторная вирусная инфекция (ОРВИ) у детей
Общая информация
Краткое описание
Союз педиатров России
Согласованы Научным советом Министерства Здравоохранения Российской Федерации
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
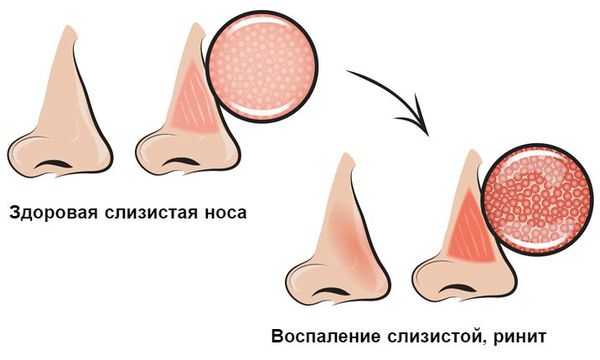
Острая респираторная вирусная инфекция (ОРВИ) – острая, в большинстве случаев, самоограничивающаяся инфекция респираторного тракта, проявляющаяся катаральным воспалением верхних дыхательных путей и протекающая с лихорадкой, насморком, чиханием, кашлем, болью в горле, нарушением общего состояния разной выраженности.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Деление ОРВИ (назофарингита, фарингита, ларинготрахеита без стеноза гортани) по степени тяжести не целесообразно.
При подтверждении этиологической роли вирусного агента, уточнение выносится в диагноз.
В качестве диагноза следует избегать термина «ОРВИ», используя термины «острый назофарингит» или «острый ларингит», или «острый фарингит», поскольку возбудители ОРВИ вызывают также ларингит (круп), тонзиллит, бронхит, бронхиолит, что следует указывать в диагнозе. Подробно данные синдромы рассматриваются отдельно (см. Клинические рекомендации по ведению детей с острым тонзиллитом, острым бронхитом и стенозирующим ларинготрахеитом).
Этиология и патогенез
Эпидемиология
Эпидемиология
ОРВИ – самая частая инфекция человека: дети в возрасте до 5 лет переносят, в среднем, 6-8 эпизодов ОРВИ в год [2, 3], в детских дошкольных учреждениях особенно высока заболеваемость на 1-2-м году посещения – на 10-15% выше, чем у неорганизованных детей, однако, в школе последние болеют чаще [4]. Заболеваемость острыми инфекциями верхних дыхательных путей может значительно различаться в разные годы. Заболеваемость наиболее высока в период с сентября по апрель, пик заболеваемости приходится на февраль-март. Спад заболеваемости острыми инфекциями верхних дыхательных путей неизменно регистрируется в летние месяцы, когда она снижается в 3-5 раз [5, 6]. Согласно данным Минздрава России и Роспотребнадзора в 2015 г. она составила 20,6 тыс. случаев заболеваний на 100 тысяч человек (против 19,5тыс. на 100 тысяч населения в 2014 г.). Абсолютное число заболеваний острыми инфекциями верхних дыхательных путей в РФ составило в 2015 году 30,1 миллиона случаев [5, 6]. Среди детей от 0 до 14 лет заболеваемость острыми инфекциями верхних дыхательных путей в 2014г. составила 81,3тыс. на 100 тысяч или 19559,8 тыс. зарегистрированных случаев [5].
Диагностика
В среднем симптомы ОРВИ могут продолжаться до 10-14 дней [9].
Лечение
Профилактика
— в детских учреждениях – быстрая изоляция заболевших детей, соблюдение режима проветривания.
Как отличить вирусный насморк от бактериального
Причины вирусного и бактериального насморка
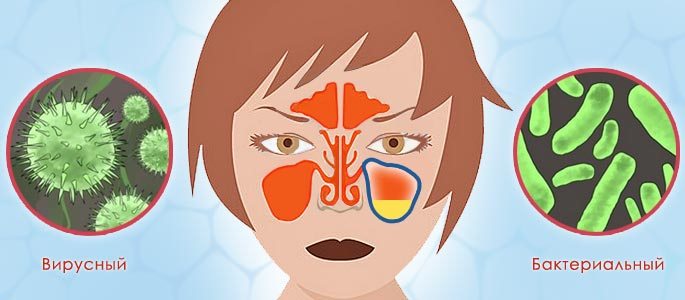
Причиной ринита чаще всего становятся вирусные и бактериальные инфекции, вызывающие респираторные заболевания.
Абсолютное большинство ринитов, около 90% от общего количества, имеют вирусную природу. Возбудителями простудного заболевания являются разные типы вирусов гриппа и парагриппа, адено- и риновирусы.
Вирусы довольно активны в период холодного сезона – осенью и зимой. Однако «подхватить» инфекцию можно в ситуации, если рядом находится носитель, так как она передается воздушно-капельным путем. Развитию вирусного насморка способствует сниженный иммунитет.
При этом импульсом к развитию бактериального ринита тоже в большинстве случаев является вирусная инфекция. Вирус проникает в клетки и вызывает патологический процесс, на фоне которого снижается иммунитет, и организм становятся более уязвимым перед патогенными микробами. В отдельных случаях бактериальная инфекция является первичной, и ринит возникает без участия вирусов.
Развитию бактериального ринита способствуют:
Чем отличаются симптомы
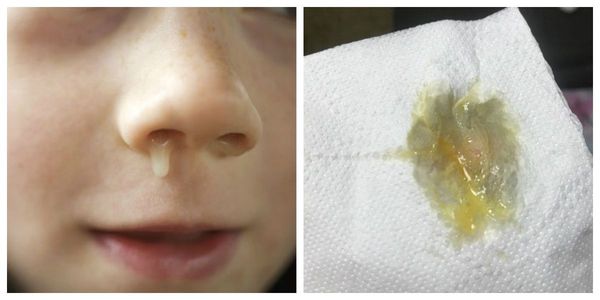
Помогут определить, вирусный это или бактериальный насморк, симптомы. Признаками бактериальной природы заболевания являются:
При правильном подборе лечения бактериальный ринит проходит через 7-10 дней.
Вирусный ринит также имеет свою характерную симптоматику:
Как правило, заболевание проходит в течение 5 дней.
Отличия вирусного и бактериального насморка у детей и взрослых одинаковы. При этом ребенок переносит насморк, независимо от его природы, тяжелее, чем взрослые. Особенно это характерно для малышей младенческого возраста, которые находятся на грудном вскармливании. Из-за нарушения носового дыхания им тяжелее брать грудь, из-за чего могут возникать расстройства пищеварения.
Как самостоятельно понять, какой насморк

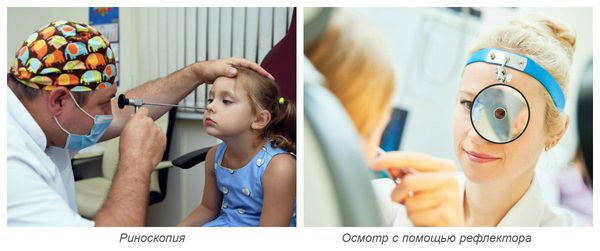
Если же у человека ухудшается самочувствие, температура поднимается до высоких показателей, болезнь продолжает прогрессировать, не проходит через 10 дней и более, необходимо обратиться к врачу. Специалист назначит общий анализ крови, риноскопию, лабораторное исследование мазка из носовых каналов.
Особенности лечения вирусного и бактериального ринита
Для правильного выбора терапии нужно знать, чем отличается вирусный насморк от бактериального.
В период лечения пациенту рекомендуется обильное питье, которое поможет вывести продукты распада и избежать обезвоживания при высокой температуре.
Вирусный насморк нельзя лечить антибиотиками. Вирусы не погибают от веществ, предназначенных бактериям, а бесконтрольный прием таких лекарств может серьезно навредить организму. Кроме того, он становится более уязвимым перед патогенными микробами, так как снижается их восприимчивость к антибиотикотерапии.
Для лечения вирусного ринита назначают противовирусные препараты, промывания носовой полости средствами на основе морской воды, физиотерапевтические процедуры.
Что такое ринит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Голаевой Надежды Александровны, врача общей практики со стажем в 13 лет.
Определение болезни. Причины заболевания
К бактериальным причинам острого воспаления относится пневмококковая и стрептококковая инфекция, а также воздействие гемофильной палочки. Причинами хронического ринита является клебсиелла, эпидермальный и золотистый стафилококк.
Помимо этого, развитие острого ринита возможно при механическом повреждении слизистой носоглотки. В ответ на травму возникает воспалительный процесс, как механизм компенсации. С его помощью организм пытается ускорить процесс регенерации и восстановить повреждённые ткани.
Симптомы острого ринита
Острому риниту часто предшествует переохлаждение или контакт с людьми, которые болеют острым респираторным заболеванием.
Основными симптомами ринита являются :
Болезнь, как правило, начинается резко, сопровождается значительным ухудшением общего самочувствия, резким подъёмом температуры. Кроме того, из-за отёчности слизистой ухудшается носовое дыхание, а при воспалении участка слизистой, содержащего обонятельные рецепторы, часто ухудшается обоняние.
Помимо этого, в носовых ходах может ощущаться дискомфорт в виде чувства саднения и зуда. Вслед за этим усиливается работа желёз, продуцирующих слизь, за счёт чего в носовой полости появляется отделяемое. Оно может выделяться как в умеренных, так и в обильных количествах, что часто приводит к раздражению, покраснению и болезненности кожи вокруг ноздрей и над верхней губой.
Часто процесс сопровождается слезотечением. Оно возникает как рефлекторная реакция на раздражение чувствительных зон слизистой носа.
Через несколько дней острого периода отмечается положительная динамика общего самочувствия: носовое дыхание становится свободнее, исчезают неприятные ощущения саднения и зуда в носу, уменьшается общая слабость и головная боль.
Патогенез острого ринита
Дыхательная система человека состоит из нескольких отделов. Первым из них в контакт с окружающей средой вступает нос. Он выполняет несколько важных функций:
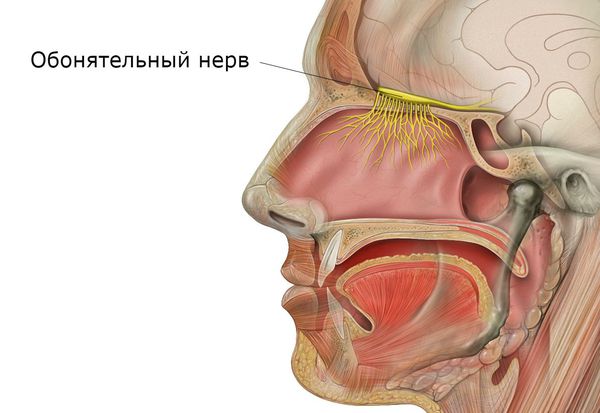
Обонятельная функция заключается в распознавании запахов. Она осуществляется за счёт раздражения специальных рецепторов обонятельного нерва веществами, попадающими во время вдоха. Причём каждая конкретная группа нейронов отвечает за распознавание определённых пахучих веществ.
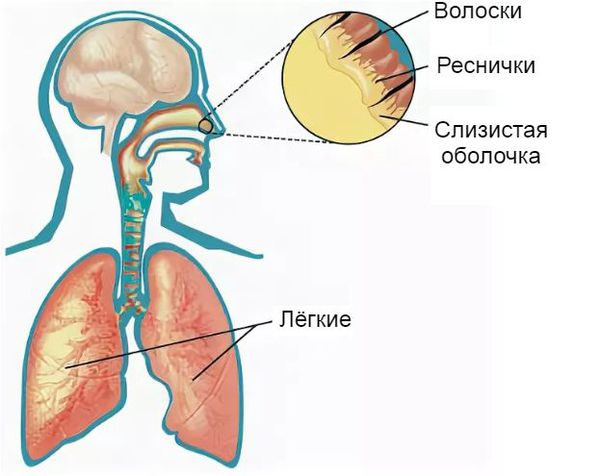
Защитная функция носа заключается в согревании и увлажнении воздуха, очищении его от пыли, микроорганизмов, грибков и частиц аэрозоля при вдохе. Она осуществляется за счёт колебательного движения микроскопических образований в виде тоненьких ресничек. Они расположены на клетках эпителия (внешнего слоя) слизистой оболочки. Благодаря их движению (примерно 16-17 раз в минуту) вместе со слизью выводятся микроорганизмы, частицы пыли, различные химические соединения и аэрозоли, попавшие в нос вместе с воздухом.
Фильтрации чужеродных частиц способствует секрет, который вырабатывает слизистая оболочка носа. Его состав постоянно обновляется. Он включает в себя специальные соединения: муцины, гликопротеиды, липиды и иммуноглобулины. Последние вещества препятствуют прикреплению бактерий к клеткам слизистой оболочки, что снижает риск развития бактериальных инфекций.
Помимо этого, в состав секрета слизистой оболочки органов дыхательной системы входят:
При нарушении защитной функции в носовую полость проникают вирусы и бактерии. Взаимодействуя со слизистой оболочкой носоглотки, они способствуют развитию воспаления. Данный процесс сопровождается отёком слизистой, наиболее выраженным в области носовых раковин. Причём он затрагивает обе половины носа.
Нарушение защитной функции в дальнейшем ведёт к нарушению дыхания и обоняния. Так, при отёке и воспалении слизистой затрудняется прохождение потока вдыхаемого воздуха, нарушается цикл носового дыхания, временно блокируется процесс распознавания запахов. П роявляется одышкой, хрипами, отхождением вязкой мокроты из носа, нарушением обоняния и иногда кашлем.
Классификация и стадии развития острого ринита
Согласно современной классификации ринитов, выделяю четыре типа заболевания:
Инфекционный ринит подразделяют на две формы:
Как правило, для острого ринита характерны три стадии:
Осложнения острого ринита
Основными осложнениями острого ринита являются:
Диагностика острого ринита
Диагностика острого ринита проводится на основе жалоб пациента и данных объективного осмотра.
Осмотр носовых ходов осуществляется врачом при помощи риноскопа или отражающего свет рефлектора. При этом врач визуально оценивает слизистую оболочку носовых ходов: её окраску, степень отёчности, наличие повреждений, количество и характер отделяемого.
Диагностика различных видов ринита имеет свои характерные особенности:
При подозрении на острый ринит проводится дифференциальная диагностика :
Важно верно определить причину патологических изменений в области носоглотки. Это позволит правильно спланировать комплекс лечебных мероприятий.
Лечение острого ринита
Лечение острого ринита во многом зависит от его формы и направлено на следующие цели:
Для терапии острого ринита используют различные группы препаратов:
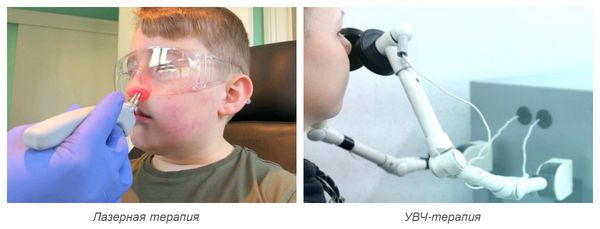
Также для лечения острого ринита используют физиотерапевтическое лечение :
Прогноз. Профилактика
При своевременной диагностике и вовремя начатом лечении острого ринита заболевание регрессирует полностью, не давая осложнений и не приводя к хронизации процесса.
К общим методам профилактики острого ринита относятся:
Диагноз «ринит»: что делать?
Каждый год, особенно в осенне-зимний период, когда начинается сезон простуд, мы замечаем множество людей с носовыми платками. И это неудивительно, ведь насморк случается практически у половины населения. У пятой части населения нос не дышит хронически. Классический насморк проходит через семь, реже десять дней. Из-за такой распространённости и достаточно лёгкого проявления симптомов насморк никогда не воспринимается серьёзно, и мало кто из больных проводит грамотное лечение заболевания. Хотя статистика говорит, что практически половина всех случаев возникновения насморка заканчивается осложнениями, например, приводит к воспалению придаточных пазух носа — синуситам.
У такого проявления как насморк есть своё медицинское название — ринит. Что такое ринит носа с точки зрения медицины?
Ринитом называется воспаление слизистой оболочки носа, возникновение которого обусловлено инфекцией, контактом с аллергенами или переохлаждением.
Хотя в реальности причин развития насморка гораздо больше, и у такого, казалось бы, банального состояния как ринит, есть множество проявлений, каждое из которых различается по характеру симптомов и по виду лечения заболевания.
Ринит может быть сезонным, а может быть круглогодичным. Он может выступать самостоятельным заболеванием, но в то же время его возникновение может быть связано с другими диагнозами и состояниями.
В нашей новой статье мы обсудим виды заболевания, причины, симптомы и лечение ринита и докажем, что насморк не так прост, как многие себе представляют.
Причины возникновения ринита
Прежде чем заняться лечением слизистой оболочки носа (лечением ринита), важно обратить внимание на его причину. Без корректного установления причины выбранная схема лечения окажется попросту неэффективной.
Считается, что основная причина воспаления слизистой оболочки носа — попадание в организм инфекции.
Причиной возникновения симптомов могут быть грипп, ОРВИ, корь и прочие инфекционные заболевания. Но есть и другие причины, которые могут привести к риниту. Также к причинам заболевания относят:
Некоторые причины определить самостоятельно очень трудно: без осмотра врача-оториноларинголога в этом случае не обойтись.
Только ЛОР-врач сможет верно установить причину возникновения неприятных симптомов, определить разновидность болезни и в зависимости от вида заболевания назначить эффективную схему лечения.
Виды заболевания
В понимании среднестатистического человека насморк — он и есть насморк: у больного ринитом из носа «течёт», мучает заложенность, общее состояние оставляет желать лучшего. Но вот для оториноларингологов каждый вид ринита уникален: разновидности болезни отличаются характером симптомов и различными подходами к лечению.
В зависимости от причины, которая привела к возникновению насморка, выделяют инфекционный и неинфекционный риниты. В первом случае причиной насморка является воздействие на слизистую носа вирусов и бактерий. Прочие причины относят к неинфекционным.
По характеру течения и проявления симптомов выделяют острую форму болезни и хроническую. Острая форма характеризуется обильными выделениями из носа и чаще имеет инфекционную природу. Болезнь протекает интенсивно, но она быстро проходит. Симптомы воспаления исчезают примерно через неделю. Этот вид насморка самый распространённый.
При хроническом рините симптомы воспаления носа длятся более трёх недель. Облегчение наступает на определённый период, но затем симптомы возвращаются вновь. Причиной хронического насморка является аллергия, постоянные контакты с вредными веществами, искривлённая носовая перегородка, сниженный иммунитет и т.п.
Исходя из того, с какими симптомами протекает болезнь и какой причиной она обусловлена, выделяют несколько «узких» видов заболевания: аллергический, вазомоторный, медикаментозный, гипертрофический, атрофический, травматический риниты.
О каждом из видов мы расскажем подробнее.
О видах заболевания подробно
Назначить эффективное лечение не получится без проведения полноценного осмотра у ЛОР-врача, который сопоставит возникновение симптомов с анамнезом жизни и здоровья больного и состоянием слизистой оболочки носа. После качественно проведённой диагностики пациенту могут быть поставлены следующие диагнозы:
Разнообразие форм ринита поражает и говорит о том, что насморк не так безобиден, как кажется. Большинство форм заболевания требует грамотного профессионального лечения. В противном случае риск развития осложнений очень велик.
Возможные осложнения
Игнорирование лечения так или иначе негативно сказывается на здоровье человека. Постоянный насморк может спровоцировать частые отиты, синуситы, ларингит, фарингит, бронхиты или пневмонию.
Если лечение острой формы болезни не проводилось, заболевание быстро переходит в хроническую форму.
Следует также отметить, что нарушенное дыхание через нос вызывает гипоксию головного мозга: он не насыщается кислородом в полной мере, что приводит к проблемам со сном, рассеиванию внимания, раздражительности и снижению работоспособности.
Если симптомы ринита не прошли за неделю, необходимо обратиться к врачу-оториноларингологу за назначением эффективного лечения.
Диагноз «ринит»: правильное лечение
Схема лечения выбирается, исходя из разновидности ринита, с которым приходится иметь дело.
При насморке инфекционной природы назначаются препараты, направленные на лечение основного заболевания. Как правило, это противовоспалительные, противовирусные или антибактериальные средства. Для снятия симптомов ринита дополнительно используются сосудосуживающие капли и растворы для промывания носовой полости на основе морской соли.
Если причиной насморка стала аллергия, лечение заключается в приёме антигистаминных препаратов и исключении контакта с аллергеном.
При вазомоторном рините применяются медикаментозная терапия и физиопроцедуры. В наиболее запущенных случаях консервативного лечения недостаточно, приходится прибегать к хирургическим методам, а именно: радиоволновой коагуляции нижних носовых раковин, лазерной терапии и криотерапии.
Избавиться самостоятельно от медикаментозного ринита практически невозможно: если человек решил резко отказаться от сосудосуживающих капель, процесс потребует от него большой выдержки и силы воли. Легче всего избавиться от нафтизиновой зависимости в ЛОР-клинике. На сегодняшний день одним из наиболее эффективных методов лечения является метод внутриносовых блокад.
В случае с гипертрофическим ринитом лечение только хирургическое. Наиболее популярными считаются следующие методы: лазерная вазотомия, радиоволновая коагуляция, криодеструкция.
Атрофический насморк лечится медикаментозно и с помощью физиопроцедур. В тяжёлых случаях показано оперативное вмешательство. Этот вид заболевания тяжелее всего поддаётся терапии.
Если причиной частого насморка является искривлённая носовая перегородка, пациент направляется на септопластику (операцию по исправлению перегородки). Если дело в аденоидах или появлении новообразований, встаёт вопрос об их удалении.
Независимо от формы заболевания, не отказывайтесь от качественной профессиональной помощи.
Пожалуйста, звоните и записывайтесь по телефонам: +7 (495) 642-45-25; +7 (926) 384-40-04.
ОРВИ и грипп у взрослых
Общая информация
Краткое описание
Острые респираторные вирусные инфекции (ОРВИ) – широко распространенные заболевания, встречающиеся у лиц всех возрастов, с различными по форме и тяжести клиническими проявлениями в зависимости от степени интоксикации и уровня поражения дыхательных путей [1].
Грипп – острая вирусная инфекция, характеризующаяся интоксикацией и поражением слизистой оболочки верхних дыхательных путей с преобладанием явлений трахеита [1].
Название протокола: ОРВИ и грипп у взрослых
Код протокола:
Код МКБ X:
J00- J06 Острые респираторные инфекции верхних дыхательных путей
J00 – Острый назофарингит (насморк)
J02.8 – Острый фарингит, вызванный другими уточненными возбудителями
J02.9 – Острый фарингит, не уточненный
J03.8 – Острый тонзиллит, вызванный другими уточненными возбудителями
J03.9 – Острый тонзиллит, не уточненный
J04 – Острый ларингит и трахеит
J04.0 – Острый ларингит
J04.1 – Острый трахеит
J04.2 – Острый ларинготрахеит
J06 – Острые респираторные инфекции верхних дыхательных путей множественной и неуточненной локализации
J06.0 – Острый ларингофарингит
J06.8 – Другие острые инфекции верхних дыхательных путей множественной локализации
J06 – Острая инфекция верхних дыхательных путей неуточненная
J10- J18 – Грипп и пневмония
J10 – Грипп, вызванный идентифицированным вирусом гриппа
J11 – Грипп, вирус не идентифицирован
Дата разработки протокола: 22 апреля 2013 год
Категория пациентов: взрослые больные поликлиник и инфекционных стационаров/отделений, многопрофильных и специализированных стационаров, беременные, роженицы и родильницы родильных домов/ перинатальных центров.
Пользователи протокола:
— ВОП ПМСП, врач-терапевт ПМСП, врач-инфекционист ПМСП;
— врач-инфекционист инфекционного стационара/отделения, врач-терапевт многопрофильных и специализированных стационаров, врач акушер-гинеколог родильных домов/перинатальных центров.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация гриппа и других острых респираторных заболеваний (ОРЗ):
1.1. Этиология
1.1.1. Грипп типа А.
1.1.2. Грипп типа В.
1.1.3. Грипп типа С.
1.1.4. Парагриппозная инфекция.
1.1.5. Аденовирусная инфекция.
1.1.6. Респираторно-синцитиальная инфекция.
1.1.7. Риновирусная инфекция.
1.1.8. Коронавирусная инфекция.
1.1.9. Микоплазменная инфекция.
1.1.10. ОРЗ бактериальной этиологии
1.1.11. ОРВИ смешанной этиологии (вирусно-вирусная, вирусно-микоплазменная, вирусно-бактериальная, микоплазмо-бактериальная).
1.2. Форма клинического течения
1.2.1. Бессимптомная.
1.2.2. Легкая.
1.2.3. Среднетяжелая.
1.2.4. Тяжелая.
1.2.5. Крайне-тяжелая.
1.3. Осложнения
1.3.1. Пневмония.
1.3.2. Бронхит.
1.3.3. Гайморит.
1.3.4. Отит.
1.3.5. Синдром крупа.
1.3.6. Поражение сердечно-сосудистой системы (миокардит, ИТШ и др.).
1.3.7. Поражение нервной системы (менингит, энцефалит и др.).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
— основные:
1) Сбор жалоб и анамнеза, в том числе эпидемиологического (контакт с больным и/или большим числом людей на службе, в общественном транспорте в период сезонного подъема ОРВИ и гриппа и т.п.);
2) Объективное обследование (визуальный осмотр, пальпация, перкуссия, аускультация, общая термометрия, измерение артериального давления, частоты пульса и дыхания, оценка мочевыделительной функции);
3) Общий анализ крови (гемоглобин, эритроциты, лейкоциты, лейкоцитарная формула, СОЭ).
4) Исследования для установления этиологии болезни проводятся обязательно методом иммунофлюоресценции и серологическими реакциями.
5) Кровь на микрореакцию (сифилис).
6) Микроскопия кала для обнаружения яиц гельминтов.
— дополнительные:
1) ИФА, вирусологическое исследование и ПЦР проводятся в лабораториях департамента Госсанэпиднадзора для определения этиологии гриппа и ОРВИ.
Методы этиологической диагностики ОРВИ и гриппа
| Диагноз | Иммунофлюо-ресценция | РНГА РТГА | ИФА | Посев на культуру клеток эмбриона человека, почек обезьяны (вирусологическое исследование) | ПЦР |
| Грипп | + | +++ | + | + | + |
| Парагрипп | + | РТГА | — | + | — |
| Аденовирусная инфекция | + | РТГА | — | — | — |
| Респираторно-синцитиальная инфекция | + | РНГА | — | + | — |
| Риновирусная инфекция | + | — | — | + | — |
| ТОРС | — | — | + | — | + |
2) Тромбоциты, МНО, ПВ – при наличии геморрагического синдрома.
3) Микроскопия мокроты на КУБ – при подозрении на туберкулез.
4) Микроскопия толстой капли крови для обнаружения малярийных плазмодиев.
5) Спинномозговая пункция с исследованием ликвора.
5) Рентгенография легких – при подозрении на пневмонию или бронхит.
6) ЭКГ – при наличии осложнения со стороны сердечнососудистой системы.
7) Консультация невролога при явлениях менингоэнцефалита.
8) Консультация пульмонолога при наличии признаков пневмонии.
9) Консультация гематолога при выраженных гематологических изменениях и геморрагическом синдроме.
10) Консультация акушера-гинеколога при развитии гриппа и ОРВИ на фоне беременности.
— обследования, которые необходимо провести до плановой госпитализации (минимальный перечень) – не проводится.
Диагностические критерии
Жалобы и анамнез, в том числе эпидемиологический
Грипп [3]:
— острое начало с развитием симптомов интоксикации в 1-е сутки, высокая лихорадка с ознобом;
— общая продолжительность лихорадочного периода 4-5 дней;
— головная боль с типичной локализацией в области лба, надбровных дуг, глазных яблок;
— слабость, адинамия;
— ноющие боли в костях, мышцах, вялость, «разбитость»;
— гиперестезия;
Парагрипп:
— начало болезни может быть постепенным;
— интоксикация выражена слабо;
— боли и першение в горле, заложенность носа, обильное отделяемое из носа, сухой кашель «лающий кашель», осиплость голоса;
— в случае присоединения вторичной бактериальной инфекции состояние больного ухудшается, повышается температура, нарастают явления интоксикации.
Аденовирусная инфекция:
— начало болезни острое;
— насморк и заложенность носа, затем присоединяются обильные слизистые выделения из носа;
— могут быть чувство першения или боли в горле, сухой кашель;
— явления конъюнктивита – боли в глазах, слезотечение.
Респираторно-синцитиальная инфекция:
— постепенное начало;
— субфебрильная температура;
— упорный кашель, сначала сухой, затем продуктивный, часто приступообразный;
— характерна одышка.
Риновирусная инфекция:
— умеренная интоксикация
— начало острое;
— чихание, выделения из носа, затрудненное дыхание, чувство саднения в горле, покашливание;
— недомогание, снижение аппетита, чувство тяжести в голове.
ТОРС:
— острое начало с ознобом, головной болью, болью в мышцах, общей слабостью, головокружением, повышением температуры тела, выделения из носа;
— боли в горле, гиперемия слизистой оболочки неба и задней стенки глотки, кашель;
— возможны тошнота, одно-двукратная рвота, боли в животе, жидкий стул;
— через 3-7 дней возможно повторное повышение температуры тела и появление упорного непродуктивного кашля, одышки, затрудненного дыхания.
Эпидемиологический анамнез:
— контакт с больными гриппом и ОРВИ (на работе, дома).
Физикальное обследование
Объективные симптомы, характерные для гриппа и ОРВИ:
— повышение температуры тела;
— заложенность носа, нарушение носового дыхания, чихание, отделение слизи из носа (острый ринит);
— гиперемия слизистой ротоглотки, першение и сухость в горле, болезненность при глотании (острый фарингит);
— гиперемия и отечность миндалин, небных дужек, язычка, задней стенки глотки (острый тонзиллит);
— сухой лающий кашель, осиплость голоса (ларингит);
— саднение за грудиной, сухой кашель (трахеит);
— кашель (в начале заболевания сухой, через несколько дней влажный с увеличивающимся количеством мокроты); мокрота чаще имеет слизистый характер, на 2-й неделе может приобретать зеленоватый оттенок; кашель может сохраняться в течение 2 недель и дольше (до 1 месяца при аденовирусной и респираторно-синтициально-вирусной инфекциях).
| Возбудители | Основные синдромы поражения дыхательных путей |
| Вирусы гриппа | Трахеит, ринофарингит, бронхит |
| Вирусы парагриппа | Ларингит, ринофарингит, ложный круп |
| Респираторно-синцитиальный вирус | Бронхит, бронхиолит |
| Аденовирусы | Фарингит, тонзиллит, ринит |
| Риновирусы | Ринит, ринофарингит |
| Коронавирусы человека | Ринофарингит, бронхит |
| Коронавирус ТОРС | Бронхит, бронхиолит, респираторный дистресс-синдром |
Объективные симптомы, характерные для гриппа [3]:
— температура 38,5-39,5 0 С;
— частота пульса соответствует повышению температуры;
— дыхание учащено;
— умеренно выраженные катаральные явления (насморк, сухой кашель);
— гиперемия лица и шеи, инъекция сосудов склер, повышенное потоотделение, мелкая геморрагическая сыпь на коже, разлитая гиперемия и зернистость слизистой оболочки зева;
— при тяжелой форме: лихорадка, нарушение сознания, явления менингизма, одышка, геморрагическая сыпь, тахикардия, глухость сердечных тонов, слабость пульса, артериальная гипотензия, акроцианоз и цианоз;
— носовые кровотечения, геморрагическая сыпь на коже и слизистых вследствие развития ДВС-синдрома;
— признаки острой дыхательной недостаточности у больных тяжелым (особенно пандемическим) гриппом: приступообразный звонкий кашель, свистящее стридорозное дыхание, инспираторная одышка, исчезновение голоса, цианоз и акроцианоз, тахикардия, слабый пульс, ослабление тонов сердца, артериальная гипотония;
— признаки острой сосудистой недостаточности у больных тяжелым (особенно пандемическим) гриппом: снижение температуры тела, бледность кожных покровов, холодный липкий пот, адинамия с потерей сознания, цианоз и акроцианоз, тахикардия, слабый нитевидный пульс, глухость тонов сердца, артериальная гипотония, прекращение мочеотделения;
— признаки отека и набухания вещества мозга у больных тяжелым (особенно пандемическим) гриппом: психомоторное возбуждение и нарушение сознания, патологический тип дыхания, брадикардия, сменяющаяся тахикардией, гиперемия лица, рвота, не приносящая облегчения, судороги, очаговые неврологические знаки, менингеальные синдромы, лабильность артериального давления, гиперстезия, гиперкаузия;
— признаки отека легких у больных тяжелым (особенно пандемическим) гриппом: нарастание одышки и удушья, цианоз и акроцианоз, появление пенистой и кровянистой мокроты, снижение температуры тела, слабый частый пульс, множество сухих и влажных разнокалиберных хрипов в легких.
Критерии степени тяжести гриппа и ОРВИ (оценивается по выраженности симптомов интоксикации):
Легкая степень — повышение температуры тела не более 38°С; умеренная головная боль; пульс менее 90 уд/мин; систолическое артериальное давление 115–120 мм рт. ст; частота дыхания менее 24 в 1 мин.
Средняя степень — температура тела в пределах 38,1–40°С; выраженная головная боль; гиперестезия; пульс 90–120 уд/мин; систолическое артериальное давление менее 110 мм рт.ст.; частота дыхания более 24 в 1 мин.
Тяжелая степень — острейшее начало, высокая температура (более 40°) с резко выраженными симптомами интоксикации (сильной головной болью, ломотой во всем теле, бессонницей, бредом, анорексией, тошнотой, рвотой, менингеальными симптомами, иногда энцефалитическим синдромом); пульс более 120 уд/мин, слабого наполнения, нередко аритмичен; систолическое артериальное давление менее 90 мм рт.ст.; тоны сердца глухие; частота дыхания более 28 в 1 мин.
Очень тяжелая степень — молниеносное течение с бурно развивающимися симптомами интоксикации, с возможным развитием ДВС-синдрома.
Лабораторные исследования
Общий анализ крови:
— нормо-лейкопения (нормальные показатели лейкоцитов в крови: 4-9·10 9 /л);
— лимфоцитоз (нормальные показатели лимфоцитов в крови: 20-37%);
— моноцитоз (нормальные показатели моноцитов в крови: 1-11%);
— в случае присоединения бактериальной суперинфекции – лейкоцитоз и/или «сдвиг формулы влево» (нормальные показатели нейтрофилов в крови: палочкоядерные 1-6%; плазматические клетки – отсутствуют; сегментоядерные – 47-72%) [4];
— нормальные показатели эритроцитов (муж. 4,0-6,0•10 12 /л, жен. 3,9-4,7•10 12 /л), гемоглобина (муж 130-160 г/л, жен. 120-140 г/л), СОЭ (муж. 2-10 мм/ч, жен. 2-15 мм/ч).
— положительные результаты иммунофлюоресценции и нарастание титра специфических антител в 4 и более раз в серологических реакциях (в парных сыворотках).
Спинномозговая пункция – лимфоцитарный плеоцитоз, увеличение уровня белка (нормальные показатели ликвора: прозрачный, бесцветный, цитоз 4-6 в мл, в том числе, лимфоциты 100%, нейтрофилы 0%; белок 0,1-0,3 г/л, глюкоза 2,2-3,3 ммоль/л).
Инструментальные исследования:
Рентгенография органов дыхания:
— признаки бронхита, пневмонии, отека легкого;
Показания для консультации специалистов:
— невролога при явлениях менингоэнцефалита;
— пульмонолога при наличии признаков пневмонии;
— гематолога при выраженных гематологических изменениях и геморрагическом синдроме;
— акушера-гинеколога при развитии гриппа и ОРВИ на фоне беременности.
Дифференциальный диагноз
Дифференциальный диагноз [1]
Критерии дифференциальной диагностики острых респираторных вирусных инфекционных заболеваний [1]
| Признаки | Пандемичес- кий грипп | Сезонный грипп | ТОРС | Парагрипп | Респиратор- но-синцитиаль- ная инфекция | Аденовирус- ная инфекция | Риновирус- ная инфекция |
| Возбудитель | Вирус гриппа А (Н5N1) | Вирусы гриппа: 3 серотипа (А, В, С) | Коронавирус новой группы | Вирусы парагриппа: 5 серотипов (1-5) | Респиратор- но-синтициаль- ный вирус: 1 серотип | Аденовирусы: 49 серотипов (1-49) | Риновирусы: 114 серотипов (1-114) |
| Инкубацион- ный период | 1-7 сут, в среднем 3 сут | От нескольких часов до 1,5 сут | 2-7 сут, иногда до 10 сут | 2-7 сут, чаще 3-4 сут | 3-6 сут | 4-14 сут | 23 сут |
| Начало | Острое | Острое | Острое | Постепенное | Постепенное | Постепенное | Острое |
| Течение | Острое | Острое | Острое | Подострое | Подострое, иногда затяжное | Затяжное, волнообразное | Острое |
| Ведущий клинический синдром | Интоксика- ция | Интоксика- ция | Дыхательная недостаточ- ность | Катаральный | Катаральный, дыхательная недостаточ- ность | Катаральный | Катаральный |
| Выражен- ность интоксика- ции | Сильная | Сильная | Сильно выраженная | Слабая или умеренная | Умеренная или слабая | Умеренная | Слабая |
| Длитель- ность интоксика- ции | 7-12 сут | 2-5 сут | 5-10 сут | 1-3 сут | 2-7 сут | 8-10 сут | 1-2 сут |
| Температура тела | 380С и выше | Чаще 390С и выше, но может быть субфебриль- ная | 380С и выше | 37-380С, может длительно сохраняться | Субфебриль- ная, иногда нормальная | Фебрильная или субфебриль- ная | Нормальная или субфебриль- ная |
| Катаральные проявления | Отсутствуют | Умеренно выражены, присоединя- ются позднее | Умеренно выражены, экссудация слабая | Выражены с первого дня течения заболевания. Осиплость голоса | Выражены, постепенно нарастают | Сильно выражены с первого дня течения заболевания | Выражены с первого дня течения заболевания. |
| Ринит | Отсутствует | Затруднение носового дыхания, заложен- ность носа. Серозные, слизистые или сукровичные выделения в 50% случаев | Возможен в начале заболевания | Затруднение носового дыхания, заложен- ность носа | Заложен- ность носа, необильное серозное отделяемое | Обильное слизисто-серозное отделяемое, резкое затруднение носового дыхания | Обильное серозное отделяемое, носовое дыхание затруднено или отсутствует |
| Кашель | Выраженный | Сухой, мучительный, надсадный, с болями за грудиной, на 3 сут. влажный, до 7-10 сут. течения заболевания | Сухой, умеренно выраженный | Сухой, лающий может сохранятся длительное время (иногда до 12-21 сут) | Сухой приступо- образный (до 3 нед.), сопровождаю- щийся болями за грудиной | Влажный | Сухой, першение в глотке |
| Изменения слизистых оболочек | Отсутствуют | Слизистая оболочка глотки и миндалин синюшная, умеренно гиперемиро- вана; инъекция сосудов. | Слабая или умеренная гиперемия слизистых оболочек | Слабая или умеренная гиперемия зева, мягкого неба, задней стенки глотки | Слабая гиперемия слизистых оболочек | Умеренная гиперемия, отечность, гиперплазия фолликул миндалин и задней стенки глотки | Слабая гиперемия слизистых оболочек |
| Физикаль- ные признаки поражения легких | Со 2-3-х сут течения заболевания | Отсутствуют, при наличии бронхита – сухие рассеянные хрипы | С 3-5-х сут течения заболевания часто выявляют признаки интерстициаль- ной пневмонии | Отсутствуют | Рассеянные сухие и редко влажные среднепузырчатые хрипы, признаки пневмонии | Отсутствуют. При наличии бронхита – сухие, рассеянные хрипы. | Отсутствуют |
| Ведущий синдром респиратор- ных поражений | Нижний респиратор- ный синдром | Трахеит | Бронхит, острый респиратор- ный дистресс синдром | Ларингит, ложный круп выявляют крайне редко | Бронхит, бронхиолит, возможен бронхоспазм | Ринофаринго- конъюнктивит или тонзиллит | Ринит |
| Увеличение лимфатичес- ких узлов | Отсутствует | Отсутствует | Отсутствует | Заднешей- ные, реже – подмышеч- ные лимфатичес- кие лимфоузлы увеличены и умеренно болезненные | Отсутствует | Может быть полиаденит | Отсутствует |
| Увеличение печени и селезенки | Возможно | Отсутствует | Выявляют | Отсутствует | Симптомы токсического гепатита | Выражено | Отсутствует |
| Поражение глаз | Отсутствует | Инъекция сосудов склер | Редко | Отсутствует | Отсутствует | Конъюнкти- вит, керато- конъюнкти- вит | Инъекция сосудов склер, век, слезотече- ние, конъюнкти- вит |
| Поражение других органов | Диарея, возможно поражение печени, почек, лейко-, лимфо-, тромбоцито- пения | Отсутствует | Часто в начале заболевания развивается диарея | Отсутствует | Отсутствует | Может быть экзантема, иногда диарея | Отсутствует |
Примеры формулировки диагноза:
J11.0. Грипп, тяжелой степени тяжести. Осложнение: Правосторонняя нижнедолевая пневмония.
J06 ОРВИ, легкой степени тяжести.
J04 ОРВИ. Острый ларингит и трахеит, средней степени тяжести.
Лечение
Цели лечения: купирование интоксикации и катарального синдрома.
Тактика лечения гриппа [1, 5, 6, 7].
Алгоритм ведения неосложненной гриппоподобной инфекции (ВОЗ, 2009)
Примечание:
Факторы риска [2]:
Для гриппа: переохлаждение, курение, контакт с больными гриппом (на работе, дома), эпидемия гриппа и других вирусов, осенне-зимняя сезонность, неблагоприятные жилищные условия (скученность, антисанитария и т.д.), воздействие неблагоприятных метеофакторов, хронические интеркуррентные заболевания сердца, сахарный диабет и др.
Для ОРЗ: наличие очагов хронической инфекции (тонзиллит, ринофарингит, бронхит); простудные факторы (переохлаждение и др.)
Медикаментозное лечение
Лечение гриппа в условиях ПМСП:
Интерферон и индукторы синтеза интерферонов (назначать в первые 2-3 дня от начала заболевания):
— Тилорон в первые два дня заболевания по 125мг 1 раз в сутки, далее принимают по 125 мг через каждые 48 часов. Курсовая доза составляет 750 мг (6 таблеток).
— Интерферон рекомбинантный альфа-2 (виферон) 500000 МЕ по 1 суппозитории 2 раза в сутки через 12 ч ежедневно. Курс лечения — 5–10 дней.
— Инозин паранобекс (Гроприносин) с учетом назначения препарата в первые 2 дня от начала заболевания – 5 дней.
— Арбидол по 200 мг 4 раза в день в течение трех дней.
— Анаферон 1 таблетка сублингвально 3 раза в сутки до 6 (до 5 дней).
Для лечения беременных женщин [5] (начиная с 12-ой недели беременности) можно использовать Занамивир (порошок для ингаляций дозированный 5 мг/доза) по 2 ингаляции 2 раза в сутки в течение 5 дней.
Лечение ОРВИ в условиях ПМСП (назначать в первые 2-3 дня от начала заболевания):
Противовирусные препараты:
— имидазолилэтанамид пептан-дионовой кислоты 90 мг в сутки в течение 5 дней.
— 0,25% оксолиновая мазь – смазывание носовых ходов с первых дней заболевания.
Интерферон и индукторы синтеза интерферонов (назначать в первые 2-3 дня от начала заболевания):
— Тилорон в первые два дня заболевания по 125мг 1 раз в сутки, далее принимают по 125 мг через каждые 48 часов. Курсовая доза составляет 750 мг (6 таблеток).
— Интерферон рекомбинантный альфа-2 (виферон) 500000 МЕ по 1 суппозитории 2 раза в сутки через 12 ч ежедневно. Курс лечения — 5–10 дней.
— Инозин паранобекс (Гроприносин) с учетом назначения препарата в первые 2 дня от начала заболевания – 5 дней.
— Арбидол по 200 мг 4 раза в день в течение трех дней.
— Анаферон 1 таблетка сублингвально 3 раза в сутки до 6 дней.
Лечение в условиях инфекционного стационара
Интерферон и индукторы синтеза интерферонов (назначать в первые 2-3 дня от начала заболевания):
— Тилорон в первые два дня заболевания по 125мг 1 раз в сутки, далее принимают по 125 мг через каждые 48 часов. Курсовая доза составляет 750 мг (6 таблеток).
— Интерферон рекомбинантный альфа-2 (виферон) 500000 МЕ по 1 суппозитории 2 раза в сутки через 12 ч ежедневно. Курс лечения — 5–10 дней.
— Инозин паранобекс (Гроприносин) 500 мг по 2 таблетки 3 раза в сутки в течение 5 дней.
— Арбидол по 200 мг 4 раза в день в течение трех дней.
— Анаферон 1 таблетка сублингвально 3 раза в сутки до 6 дней.
Для лечения беременных женщин (начиная с 12-ой недели беременности) [4]:
— Осельтамивир 1 капсула 75 мг или 75 мг суспензии 2 раза в день 5 дней, при тяжелом гриппе доза может быть увеличена до 150 мг 2 раза в день, курс – до 10 дней
— можно использовать Занамивир (порошок для ингаляций дозированный 5 мг/доза) по 2 ингаляции 2 раза в сутки в течение 5-10 дней.
Особые указания по противовирусной терапии у беременных [5]
1. Лечение должно быть начато как можно раньше: в течение 48 часов от начала заболевания.
2. При лечении не следует ожидать лабораторного подтверждения гриппа.
3. Лечение противовирусными препаратами беременных с тяжелым или прогрессирующим течением заболевания при позднем их обращении необходимо проводить и в более поздние сроки. При отсутствии осельтамивира или невозможности его применения по какой-либо причине можно использовать занамивир.
Лечение ОРВИ:
Противовирусные препараты:
— имидазолилэтанамид пептан-дионовой кислоты 90 мг в сутки в течение 5 дней.
— 0,25% оксолиновая мазь – смазывание носовых ходов с первых дней заболевания.
Интерферон и индукторы синтеза интерферонов (назначать в первые 2-3 дня от начала заболевания):
— Тилорон в первые два дня заболевания по 125мг 1 раз в сутки, далее принимают по 125 мг через каждые 48 часов. Курсовая доза составляет 750 мг (6 таблеток).
— Интерферон рекомбинантный альфа-2 500000 МЕ по 1 суппозитории 2 раза в сутки через 12 ч ежедневно. Курс лечения — 5–10 дней.
— Инозин пранобекс 500 мг по 2 таблетки 3 раза в сутки в течение 5 дней.
— Арбидол по 200 мг 4 раза в день в течение трех дней.
— Анаферон 1 таблетка сублингвально 3 раза в сутки до 6 дней.
Патогенетическое и симптоматическое лечение – по показаниям:
— дезинтоксикационная терапия: при легких и средних степенях тяжести процесса больным назначается обильное питье из расчета 20-40 мл/кг массы тела в сутки в виде чая, фруктовых и овощных соков, морсов, питьевой воды. В тяжелых случаях и в случаях, когда перорально не удается купировать явления интоксикации, требуется применение инфузионной терапии. С этой целью используют кристаллоиды (физиологический раствор, ацесоль, лактосоль, ди- и трисоль и т.п.) и коллоиды (реополиглюкин, раствор гидроксиэтилкрахмала). Кристаллоидные и коллоидные растворы в соотношении 3:1 – 2:1;
— жаропонижающие препараты (НПВП);
— сосудосуживающие назальные капли и спреи;
— противокашлевые и отхаркивающие средства.
При развитии бактериальных осложнений у больных со среднетяжелыми и тяжелыми формами гриппа назначается антибактериальная терапия с включением полусинтетических пенициллинов, цефалоспоринов III-IV поколения, карбапенов и фторхинолонов, при высокой вероятности стафилококковой этиологии осложнения антибиотиком выбора является ванкомицин.
Перечень основных медикаментов:
Противовирусные препараты
1. Осельтамивир капсулы 75 мг, порошок для приготовления оральной суспензии 12 мг/мл.
2. Занамивир порошок д/ингаляций дозированный 5 мг/1 доза: ротадиски 4 дозы (5 шт. в компл. с дискхалером).
3. Имидазолилэтанамид пептан-дионовой кислоты капсулы 90 мг.
4. Римантадин 100 мг, таблетки;
Нестероидные противовоспалительные препараты:
1. Парацетамол 200 мг, 500 мг, табл.
2. Ацетилсалициловая кислота 100 мг, 250 мг, 325 мг, 500 мг, табл.
Муколитические препараты:
1. Амброксол 30 мг, табл.
Перечень дополнительных медикаментов:
1. Оксолин мазь назальная 0,25%.
Интерферон и индукторы синтеза интерферонов
1. Интерферон рекомбинантный альфа-2 (виферон) суппозитории ректальные 150 000 МЕ, 500 000 МЕ, 1 000 000 МЕ, 3 000 000 МЕ.
2. Тилорон 125 мг, таблетки;
3. Инозин паранобекс (Гроприносин) 500 мг, таблетки.
4. Арбидол 200 мг капсулы.
5. Анаферон сублингвальные таблетки.
При осложнениях (пневмония):
1. амоксициллин 500 мг, табл, пероральная суспензия 250 мг/5 мл;
2. амоксициллин + клавулановая кислота, таблетки, покрытые оболочкой 500 мг/125 мг, 875 мг/125 мг;
3. цефотаксим порошок для приготовления раствора для инъекций во флаконах по 0,5, 1,0 или 2,0 г.;
4. цефтазидим порошок для приготовления раствора для инъекций во флаконах по 0,5, 1,0 или 2,0 г.;
5. имипинем + циластатин порошок для приготовления раствора для инфузий 500 мг/500 мг; порошок для приготовления раствора для внутримышечных инъекций во флаконах 500 мг/500 мг;
6. цефепим порошок для приготовления раствора для инъекций 500 мг, 1000 мг, порошок для приготовления раствора для внутримышечных инъекций во флаконе в комплекте с растворителем (лидокаина гидрохлорида 1% раствор для инъекций в ампуле 3,5 мл) 500 мг, 1000 мг;
7. цефтриаксон порошок для приготовления раствора для инъекций 0,25 г, 0,5 г, 1 г, 2 г; порошок для приготовления раствора для инъекций в комплекте с растворителем (вода для инъекций в ампулах 10 мл) 1000 мг;
8. меропенем порошок, лиофилизат для приготовления раствора для внутривенного введения 1,0 г, 0,5 г во флаконе;
9. ципрофлоксацин раствор для инфузий 0,2%, 200 мг/100 мл, концентрат для приготовления раствора для инфузий 100 мг/10 мл; таблетки, покрытые оболочкой 250 мг, 500 мг, 750 мг, 1000 мг; мазь глазная 0,3%, капли глазные 0,3%; капли ушные 3 мг/мл.
Другие виды лечения: нет.
Хирургическое вмешательство: нет.
Профилактические мероприятие:
Сезонная вакцинация против вируса гриппа.
Противоэпидемические мероприятия:
— изоляция больных,
— проветривание помещения, где находится больной,
— влажная уборка с использованием 0,5 % раствор хлорамина,
— в медицинских учреждениях, аптеках, магазинах и других предприятиях сферы обслуживания персонал должен работать в масках,
— в палатах лечебных учреждений, врачебных кабинетах и коридорах поликлиник нужно систематически включать ультрафиолетовые лампы и осуществлять проветривание,
— для больных в поликлиниках организуются изолированные отсеки с отдельным входом с улицы и гардеробом.
Дальнейшее ведение: нет.
Индикаторы эффективности лечения:
— купирование признаков интоксикации и катарального синдрома;
— купирование симптомов осложнений (при их наличии).
Госпитализация
Показания для госпитализации:
Экстренная госпитализация: в инфекционный стационар – в период эпидемического подъема заболеваемости до 4-5 дня от начала заболевания; в профильные стационары (в зависимости от осложнений) – после 4-5 дня от начала заболевания:
— больные с тяжелыми и осложненными формами гриппа и ОРВИ;
— пациенты с тяжелой сопутствующей патологией, независимо от формы тяжести гриппа и ОРВИ;
— люди пожилого и старческого возраста со среднетяжелым и тяжелым течением гриппа и ОРВИ;
— беременные, больные гриппом и ОРВИ, независимо от степени тяжести, в любом сроке беременности:
беременные женщины сроком до 30 недель госпитализируются в инфекционный стационар,
беременные женщины сроком более 30 недель – в роддом/перинатальный центр, а при наличии пневмонии – в пульмонологическое отделение.
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола:
— изменения нормативно-правовой базы Республики Казахстан;
— пересмотр клинических рекомендаций ВОЗ;
— наличие публикаций с новыми данными, полученными в результате доказанных рандомизированных исследований.