Как написать рентген на пятку
Рекомендации по укладке (рис. 1,2 и 3):
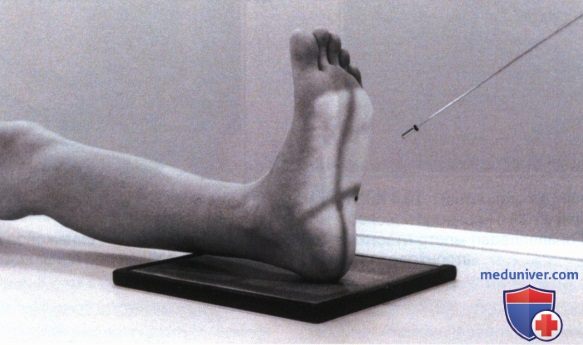
• Расположите пациента лежа на спине или сидя, чтобы нижняя конечность была полностью разогнута
• Разместите пятку по центру ПИ
• Осуществите тыльное сгибание стопы так, чтобы ее подошвенная поверхность располагалась перпендикулярно ПИ
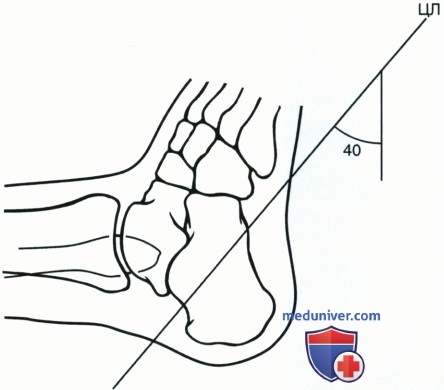
• Наклоните ЦЛ проксимально на 40° (рис. 3)
• Расположите голеностопный сустав как для рентгенографии в ПЗ проекции
• Выровняйте голень, голеностопный сустав и стопу
• Направьте ЦП на срединную линию стопы на уровне основания пятой плюсневой кости
• Отколлимируйте экспозиционное поле так, чтобы его границы располагались в пределах 1,25 см от линии кожи пятки
Сокращения. ПЗ — передне-задняя; ПИ — приемник изображения; ЦЛ — центральный луч.
Редактор: Искандер Милевски. Дата публикации: 5.8.2021
Как написать рентген на пятку
Рекомендации по укладке (рис. 1,2):
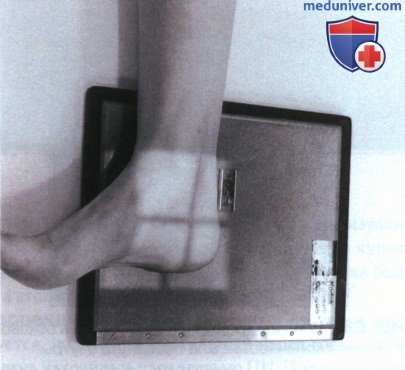
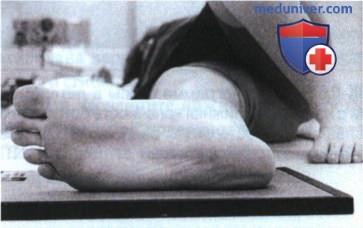
• Расположите пациента лежа на спине на рентгеновском столе
• Выполните тыльное сгибание стопы так, чтобы ее продольная ось располагалась под углом 90° к голени
• Разогните коленный сустав и разместите голень параллельно ПИ (рис. А)
• Поверните исследуемую нижнюю конечность наружу и наклоните туловище так, чтобы латеральная поверхность стопы располагалась параллельно ПИ (рис. Б).
• Расположите пятку по центру ПИ
• Направьте ЦП перпендикулярно точке, лежащей на 2,5 см дистальнее медиальной лодыжки
• Отколлимируйте экспозиционное поле так, чтобы проксимальная его граница располагалась на 2,5 см проксимальнее медиальной лодыжки, а боковые его границы проходили в пределах 1,25 см от линии кожи пятки
Сокращения. ПИ — приемник изображения; ЦП — центральный луч.
Редактор: Искандер Милевски. Дата публикации: 7.8.2021
Пяточная шпора
Пяточная шпора – это заболевание, при котором на подошвенной стороне пяточной кости появляется выступ – экзостоз. В результате опора на стопу становится болезненной. Заболевание встречается у каждого пятого человека старше 50 лет и значительно ухудшает качество жизни.
Общая информация
Шпора развивается на фоне хронического воспаления плантарной (подошвенной) фасции. Это тонкий, но очень прочный лоскут соединительной ткани, который связывает между собой пальцы стопы и пяточную кость. Она отвечает за формирование свода стопы и в процессе ходьбы испытывает значительные нагрузки.
Эти нагрузки нередко становятся причиной микроповреждений ткани, которые заживают самостоятельно в период ночного отдыха. Если этот процесс происходит недостаточно быстро, утром травматизация повторяется. Когда человек встает с кровати, он ощущает боль различной интенсивности. Регулярное повреждение фасции неизбежно приводит к развитию воспалительного процесса, который постепенно нарастает.
Воспаление начинает захватывать расположенные рядом ткани, в частности, кость и сухожилия. На поверхности костной ткани начинается отложение солей кальция и рост отростка (остеофита), который и носит название пяточной шпоры. Он еще больше повреждает фасцию, и патологический круг замыкается. Без помощи врача ходьба становится невыносимо болезненной.
Шпора может образоваться только на одной пятке, а может поразить обе стопы. Все зависит от индивидуальной предрасположенности человека.
В зависимости от расположения патологического отростка, выделяют два основных типа заболевания:
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
Симптомы
Симптомы пяточной шпоры зависят не от причины заболевания, а от локализации и размера костного нароста, а также степени запущенности процесса.
Первыми признаками неблагополучия является боль. На начальной стадии развития болезни она ощущается на уровне легкого дискомфорта и только в утренние часы. Многие люди отмечают ощущение гвоздя в пятке во время ходьбы, которое вскоре исчезает.
По мере развития заболевания боль начинает появляться после длительной нагрузки на ноги и постепенно усиливается. Интенсивность ощущений зависит не столько от величины отростка, сколько от его расположения. Чем ближе к нервным окончаниям находится остеофит, тем сильнее болит нога. Спровоцировать острый приступ может резкая опора на пятку (при вставании со стула или кровати) или подъем по лестнице. В редких случаях заболевание протекает практически бессимптомно, но воспаление все равно присутствует, а костный шип выявляется при обследовании.
Если к процессу присоединяется острое воспаление подошвенной фасции, пациенты отмечают:
Со временем болевой синдром становится привычным, и у человека изменяется походка. Он начинает ставить ногу так, чтобы не затрагивать пораженную область и опирается, в основном, на носок и боковую поверхность стопы. Нередко это становится причиной развития поперечного плоскостопия, что еще больше усугубляет течение болезни.
В тяжелых случаях способность к самостоятельной ходьбе полностью утрачивается из-за невыносимых болей при опоре на ногу.
Диагностика
Диагностикой и лечением пяточной шпоры занимается врач ортопед. Основным способом выявить патологию и оценить степень ее развития является рентгенография. На снимке хорошо виден костный нарост, его форма, расположение и величина.
Дополнительные методики обследования включают:
При наличии сопутствующих заболеваний назначаются соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Важно помнить, что боль в области пятки необязательно говорит о развитии пяточной шпоры. Подобную симптоматику могут вызывать:
Не стоит заниматься самолечением и бесконтрольно принимать обезболивающие препараты. Выбрать подходящую схему может только врач.
Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Гимнастика при пяточной шпоре
Упражнения лечебной физкультуры – это один из важных факторов лечения пяточной шпоры. Оно способствует улучшению кровообращения в пораженной области, а значит – стимулирует восстановление тканей при условии регулярных занятий. Минимальный комплекс включает следующие упражнения:
Идеальное время для занятий – утренние часы, когда стопы еще не перегружены.
Массаж
Массаж – еще одно средство улучшить кровообращение в стопах при пяточной шпоре. Простейший комплекс вполне можно выполнять самостоятельно. Предварительно стопы разогреваются интенсивным растиранием, после чего начинается активное воздействие:
Цикл воздействия повторяется 2-3 раза и завершается растиранием и поглаживанием. В конце при необходимости используется обезболивающая мазь.
Важно помнить, что массаж не должен быть чрезмерно болезненным, а вот легкая боль – это признак правильного выполнения упражнений. Для дополнительной стимуляции пораженной области можно использовать массажную рукавичку.
Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Диета
Питание при пяточной шпоре преследует несколько целей:
Врачи рекомендуют придерживаться следующих правил:
Профилактика
Развитие пяточной шпоры можно предупредить и значительно замедлить коррекцией образа жизни. Чтобы избежать проблем, связанных с воспалением подошвенной фасции, необходимо:
При первых признаках боли в области пятки необходимо обратиться к врачу для обследования. Многие физиотерапевтические методики эффективны именно на ранней стадии и позволяют полностью избавиться от шпоры еще до того, как она сделает жизнь невыносимой.
Последствия и осложнения
При развитии пяточной шпоры пациенту приходится опираться на носки или боковую поверхность стопы. Это может привести к осложнениям:
Без лечения пяточная шпора вырастает настолько, что полностью лишает пациента возможности опереться на ногу. Качество жизни значительно ухудшается.
Лечение в клинике «Энергия здоровья»
Если Вас беспокоят боли или дискомфорт в пятке, приходите на прием в клинику «Энергия здоровья». Опытный врач ортопед выслушает и осмотрит Вас, а также назначит необходимые обследования. После постановки диагноза мы предложим современные методики лечения патологии:
Дополнительно мы назначим медикаментозное лечение в соответствии с современными стандартами, а также проконтролируем эффект от терапии.
Преимущества клиники
Мы делаем все, чтобы обеспечить каждому пациенту максимальный комфорт с первых минут пребывания в клинике. Адекватные цены делают качественную медицину доступной.
Пяточная шпора – это всего лишь небольшой костный отросток, который, тем не менее, может полностью изменить жизнь человека. Не затягивайте с обращением к врачу, запишитесь к ортопеду «Энергии здоровья».
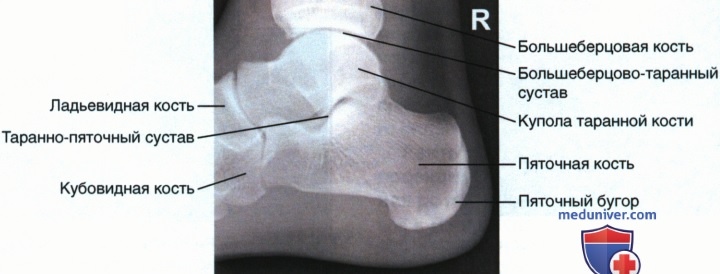
Рентген пяток в двух проекциях
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Самым доступным, информативным и безболезненным методов визуализации костных структур является рентгенография. На снимке также хорошо видны повреждения суставов, хрящей травматического и воспалительного генеза, врожденные дефекты. Рентген пяток дает точное представление о наличии или отсутствии повреждений после травмы, помогает определить причину появления дискомфортных ощущений на данном участке конечности.
К это процедуре прибегают не только хирурги-травматологи и ортопеды, но и ревматологи, эндокринологи для подтверждения поражений соединительной ткани, онкологи – при подозрении на опухоль данной локализации.
Показания

Подготовка
Рентген пяток может быть сделан как в плановом порядке, так и в экстренном, без предварительной подготовки. Пациент снимает металлические предметы, которые находятся в зоне просвечивания, например, браслет-цепочку с лодыжки, и накрывает тело защитным свинцовым фартуком.

Техника проведения рентгена пяток
Рентген пятки может быть сделан в разных положениях стопы, выбор которых осуществляет врач, исходя из необходимости визуализировать ее в определенном ракурсе.
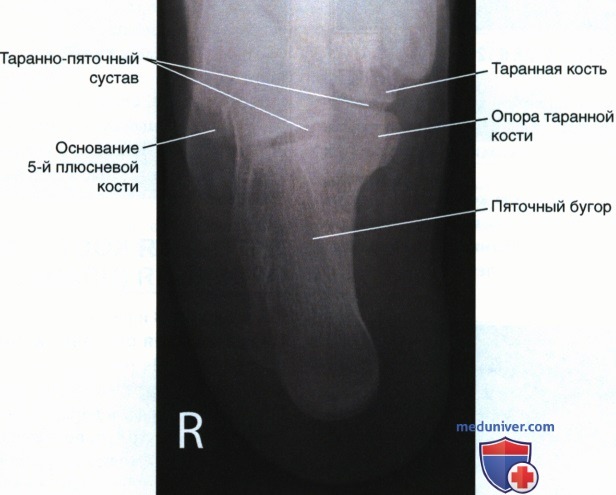
Аксиальная проекция пяточной кости выполняется наиболее часто. Обычно пациент лежит на столе с выпрямленными ногами, кассету с пленкой подкладывают под тыльную поверхность пятки больной ноги, а стопу максимально пригибают в сторону голени, иногда посредством бинта, который удерживает сам пациент. Центральный пучок рентгеновских лучей направляют на пяточный бугор примерно по медиане прямого угла с поверхностью стола.
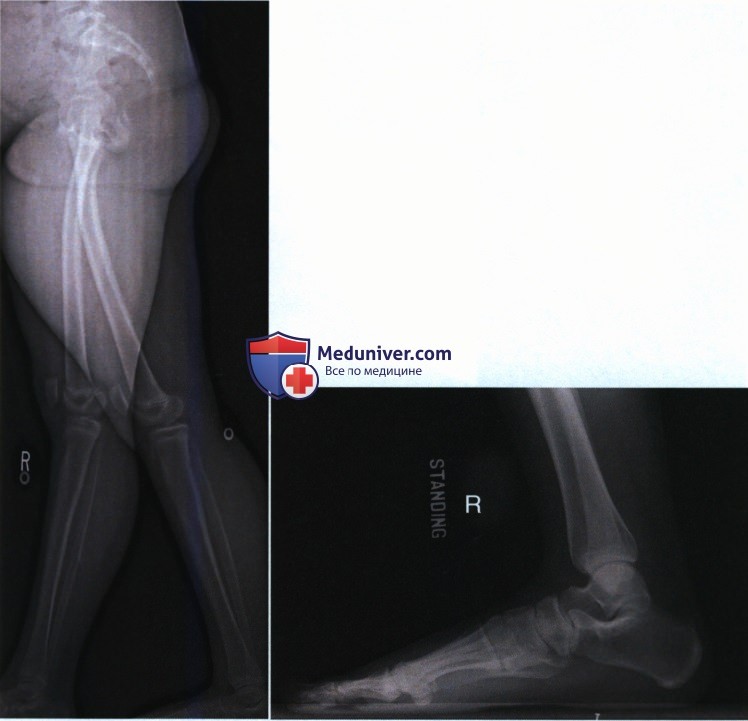
Возможно выполнение снимка в аксиальной проекции в положении стоя. Пациент становится стопой больной ноги на кассету с пленкой, принимая положение, при котором ее голень сгибается над полом под углом, составляющим примерно 45°, отставляя вторую ногу назад. Положение тела фиксируется посредством опоры на близлежащий предмет, например, подставленный стул. Пучок рентгеновских лучей направляют на пяточный бугор под углом 20° к вертикальной оси.
Для выполнения снимка в боковой проекции пациента укладывают на бок со стороны исследуемой конечности. Под ее пятку подкладывают кассету, вертикально направляют поток рентгеновских лучей и делают снимок. Вторую ногу при этом сгибают чуть назад, убирая из зоны просвечивания.
Вариантов укладки может быть множество, в зависимости от возможностей аппаратуры и необходимого ракурса съемки, например, в прямой – можно лечь на спину, согнуть в коленях ноги и упереть стопы в стол, или пациент ложится на живот, пяткой больной ноги вверх, а снизу под нее на уровне голеностопного сустава подкладывают валик.
Рентген-диагностика при артритах для определения степени разрушений сустава проводится под нагрузкой – пациент стоит на больной ноге. При необходимости иногда делается для сравнения рентген пятки второй (здоровой) ноги.
Рентген пятки у ребенка делают только при необходимости визуализации, как, впрочем, и у взрослого. Техника выполнения аналогичная. Самым сложным в данной процедуре является обеспечение неподвижности. Маленьких детей берут в рентген-кабинет с родителями, которые успокаивают малыша, придерживают и обеспечивают необходимое положение и неподвижность конечности. Жизненно важные зоны родителей и детей во время процедуры защищают свинцовыми фартуками.
Противопоказания к проведению
За одну процедуру рентгена пяток доза облучения на любом оборудовании не превышает 0,01мЗв. Абсолютных противопоказаний к проведению рентген-диагностики пяточной кости нет. Относительными являются беременность и детский возраст, когда рентген делают только в случае крайней необходимости.
Не рекомендуется проводить процедуру больным с сильными кровотечениями и в критических состояниях (шок, кома).

Нормальные показатели
На рентгенограмме можно увидеть внутреннее строение пяточной кости, хрящи, суставные соединения, проанализировать форму и взаиморасположение, определить имеющиеся нарушения – переломы, вывихи, дегенеративные и воспалительные изменения.
Рентген здоровых пяток показывает целые, ровные и плотные части пяточной кости – тело и бугор, с четкими контурами без шероховатостей и узоров. Рентгеновский снимок пятки в норме не содержит затемнений, смещений суставных поверхностей и разрастания костной ткани (остеофитов, опухолей), из-за которых контур пяточной кости становится неправильным. Хрящевые прокладки имеют нормальную толщину, кости не деформированы.
Рентген: признаки болезней
При жалобах на боль в пятке обязательно назначают лучевую диагностику. Болевые ощущения могут быть не связаны с травмой, однако, всегда свидетельствуют о неблагополучии. Рентгенография является наиболее широко доступным и информативным методом, дающим представление о состоянии костной ткани.
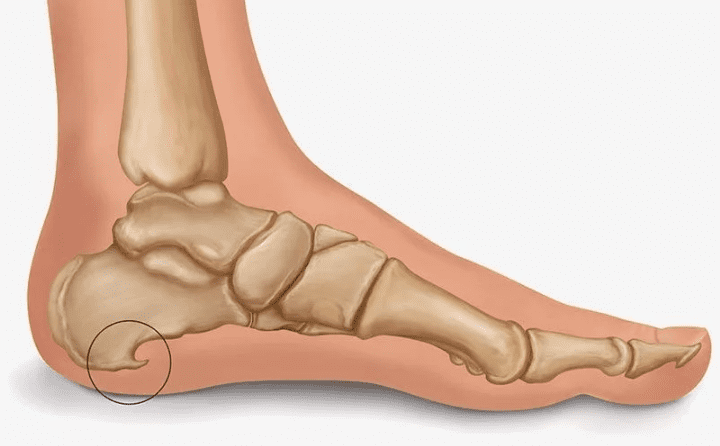
Достаточно распространенной причиной боли является плантарный фасциит или пяточная шпора. Острый клиновидный нарост заявляет о себе интенсивными болевыми ощущениями, возникающими, когда человек наступает на пятку, гиперемией и появлением твердой светлой точки на коже.
Шпора на пятке на рентгенограмме в боковой проекции отлично видна, поскольку это костное образование. Она выглядит как клино- или когтеобразный нарост на нижней поверхности пяточного бугра, обычно, ближе к его центру. Размеры нароста обычно небольшие, поскольку со шпорой высотой более 5мм пациент уже не может ходить из-за сильной боли. Хотя встречаются остеофиты и по 20 мм. Рентгеновский снимок нередко может подсказать и причину появления нароста. Чаще всего это плоскостопие, появление шпоры может быть спровоцировано также травмой или опухолью.
После травмы рентген назначается, чтобы не пропустить перелом пятки. При его обнаружении определяется локализация повреждений и степень сложности.
Свежая травма сопровождается выраженной болезненностью и отеком в области пятки. Рентген делают в двух проекциях, линии перелома выглядят как темные неровные линии на белых костях. Контуры костей могут сохраняться (перелом без смещения – трещина) или сместиться друг относительно друга. Также бывает оскольчатый перелом, когда кость раскалывается на несколько небольших частей. Все эти виды обычно можно хорошо рассмотреть на рентгенограмме.
Бывают случаи, когда на снимке перелом не виден, однако, симптомы предполагают его наличие. Тогда по рентгенограмме, выполненной в проекции сбоку определяют угол Белера. Проводят две прямые. Одна из них проводится через верхние точки тыльной пяточной кости и подтаранного сустава. Другая – через верхние точки подтаранного сустава и фронтального отростка пяточной кости. Измеряется острый угол в точке пересечения данных линий. Если его значение меньше 20°, то предполагается наличие перелома, для подтверждения которого рекомендуется сделать дополнительно компьютерную томографию.
Пяточная кость у ребенка может «надломиться», удерживаемая целой надкостницей. Такой перелом имеет форму веточки.
Остеопороз – разрежение, уменьшение плотности костной ткани визуально выглядит на снимке как неровность или шероховатость кости, изменение ее цвета, появление рисунка, поскольку декальцинированные кости пропускают рентгеновские лучи, которые засвечивают пленку.
Опухоли костей, хрящевой ткани и смешанные выглядят на рентгенограмме как дополнительные образования с нечетко обозначенными контурами.

Рентген пяток в двух проекциях
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Самым доступным, информативным и безболезненным методов визуализации костных структур является рентгенография. На снимке также хорошо видны повреждения суставов, хрящей травматического и воспалительного генеза, врожденные дефекты. Рентген пяток дает точное представление о наличии или отсутствии повреждений после травмы, помогает определить причину появления дискомфортных ощущений на данном участке конечности.
К это процедуре прибегают не только хирурги-травматологи и ортопеды, но и ревматологи, эндокринологи для подтверждения поражений соединительной ткани, онкологи – при подозрении на опухоль данной локализации.
Показания

Подготовка
Рентген пяток может быть сделан как в плановом порядке, так и в экстренном, без предварительной подготовки. Пациент снимает металлические предметы, которые находятся в зоне просвечивания, например, браслет-цепочку с лодыжки, и накрывает тело защитным свинцовым фартуком.

Техника проведения рентгена пяток
Рентген пятки может быть сделан в разных положениях стопы, выбор которых осуществляет врач, исходя из необходимости визуализировать ее в определенном ракурсе.
Аксиальная проекция пяточной кости выполняется наиболее часто. Обычно пациент лежит на столе с выпрямленными ногами, кассету с пленкой подкладывают под тыльную поверхность пятки больной ноги, а стопу максимально пригибают в сторону голени, иногда посредством бинта, который удерживает сам пациент. Центральный пучок рентгеновских лучей направляют на пяточный бугор примерно по медиане прямого угла с поверхностью стола.
Возможно выполнение снимка в аксиальной проекции в положении стоя. Пациент становится стопой больной ноги на кассету с пленкой, принимая положение, при котором ее голень сгибается над полом под углом, составляющим примерно 45°, отставляя вторую ногу назад. Положение тела фиксируется посредством опоры на близлежащий предмет, например, подставленный стул. Пучок рентгеновских лучей направляют на пяточный бугор под углом 20° к вертикальной оси.
Для выполнения снимка в боковой проекции пациента укладывают на бок со стороны исследуемой конечности. Под ее пятку подкладывают кассету, вертикально направляют поток рентгеновских лучей и делают снимок. Вторую ногу при этом сгибают чуть назад, убирая из зоны просвечивания.
Вариантов укладки может быть множество, в зависимости от возможностей аппаратуры и необходимого ракурса съемки, например, в прямой – можно лечь на спину, согнуть в коленях ноги и упереть стопы в стол, или пациент ложится на живот, пяткой больной ноги вверх, а снизу под нее на уровне голеностопного сустава подкладывают валик.
Рентген-диагностика при артритах для определения степени разрушений сустава проводится под нагрузкой – пациент стоит на больной ноге. При необходимости иногда делается для сравнения рентген пятки второй (здоровой) ноги.
Рентген пятки у ребенка делают только при необходимости визуализации, как, впрочем, и у взрослого. Техника выполнения аналогичная. Самым сложным в данной процедуре является обеспечение неподвижности. Маленьких детей берут в рентген-кабинет с родителями, которые успокаивают малыша, придерживают и обеспечивают необходимое положение и неподвижность конечности. Жизненно важные зоны родителей и детей во время процедуры защищают свинцовыми фартуками.
Противопоказания к проведению
За одну процедуру рентгена пяток доза облучения на любом оборудовании не превышает 0,01мЗв. Абсолютных противопоказаний к проведению рентген-диагностики пяточной кости нет. Относительными являются беременность и детский возраст, когда рентген делают только в случае крайней необходимости.
Не рекомендуется проводить процедуру больным с сильными кровотечениями и в критических состояниях (шок, кома).

Нормальные показатели
На рентгенограмме можно увидеть внутреннее строение пяточной кости, хрящи, суставные соединения, проанализировать форму и взаиморасположение, определить имеющиеся нарушения – переломы, вывихи, дегенеративные и воспалительные изменения.
Рентген здоровых пяток показывает целые, ровные и плотные части пяточной кости – тело и бугор, с четкими контурами без шероховатостей и узоров. Рентгеновский снимок пятки в норме не содержит затемнений, смещений суставных поверхностей и разрастания костной ткани (остеофитов, опухолей), из-за которых контур пяточной кости становится неправильным. Хрящевые прокладки имеют нормальную толщину, кости не деформированы.
Рентген: признаки болезней
При жалобах на боль в пятке обязательно назначают лучевую диагностику. Болевые ощущения могут быть не связаны с травмой, однако, всегда свидетельствуют о неблагополучии. Рентгенография является наиболее широко доступным и информативным методом, дающим представление о состоянии костной ткани.
Достаточно распространенной причиной боли является плантарный фасциит или пяточная шпора. Острый клиновидный нарост заявляет о себе интенсивными болевыми ощущениями, возникающими, когда человек наступает на пятку, гиперемией и появлением твердой светлой точки на коже.
Шпора на пятке на рентгенограмме в боковой проекции отлично видна, поскольку это костное образование. Она выглядит как клино- или когтеобразный нарост на нижней поверхности пяточного бугра, обычно, ближе к его центру. Размеры нароста обычно небольшие, поскольку со шпорой высотой более 5мм пациент уже не может ходить из-за сильной боли. Хотя встречаются остеофиты и по 20 мм. Рентгеновский снимок нередко может подсказать и причину появления нароста. Чаще всего это плоскостопие, появление шпоры может быть спровоцировано также травмой или опухолью.
После травмы рентген назначается, чтобы не пропустить перелом пятки. При его обнаружении определяется локализация повреждений и степень сложности.
Свежая травма сопровождается выраженной болезненностью и отеком в области пятки. Рентген делают в двух проекциях, линии перелома выглядят как темные неровные линии на белых костях. Контуры костей могут сохраняться (перелом без смещения – трещина) или сместиться друг относительно друга. Также бывает оскольчатый перелом, когда кость раскалывается на несколько небольших частей. Все эти виды обычно можно хорошо рассмотреть на рентгенограмме.
Бывают случаи, когда на снимке перелом не виден, однако, симптомы предполагают его наличие. Тогда по рентгенограмме, выполненной в проекции сбоку определяют угол Белера. Проводят две прямые. Одна из них проводится через верхние точки тыльной пяточной кости и подтаранного сустава. Другая – через верхние точки подтаранного сустава и фронтального отростка пяточной кости. Измеряется острый угол в точке пересечения данных линий. Если его значение меньше 20°, то предполагается наличие перелома, для подтверждения которого рекомендуется сделать дополнительно компьютерную томографию.
Пяточная кость у ребенка может «надломиться», удерживаемая целой надкостницей. Такой перелом имеет форму веточки.
Остеопороз – разрежение, уменьшение плотности костной ткани визуально выглядит на снимке как неровность или шероховатость кости, изменение ее цвета, появление рисунка, поскольку декальцинированные кости пропускают рентгеновские лучи, которые засвечивают пленку.
Опухоли костей, хрящевой ткани и смешанные выглядят на рентгенограмме как дополнительные образования с нечетко обозначенными контурами.


