Что такое болезнь Паркинсона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Полякова Т. А., невролога со стажем в 12 лет.
Определение болезни. Причины заболевания
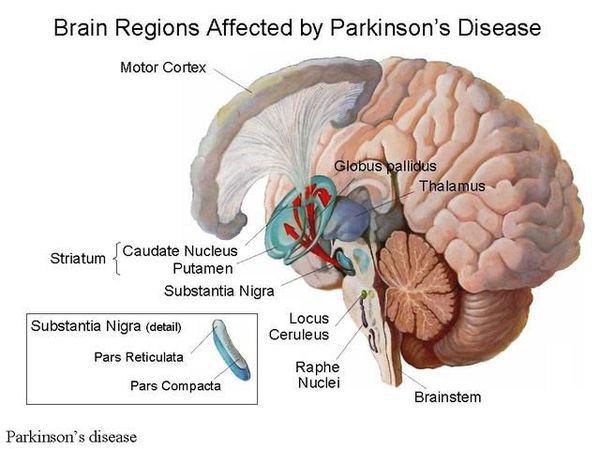
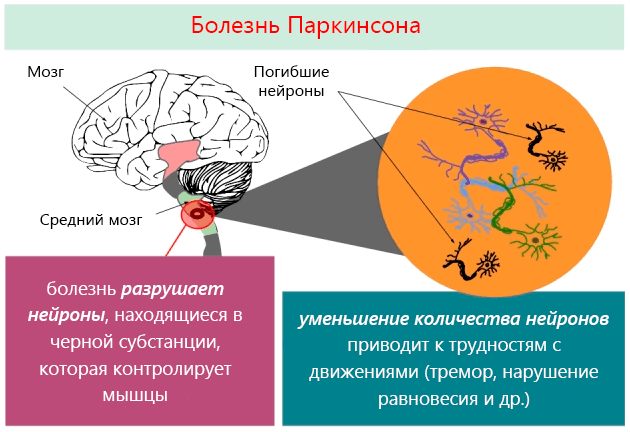
Болезнь Паркинсона — это одно из самых распространенных нейродегенеративных заболеваний, поражающее преимущественно дофамин-продуцирующие (дофаминергические) нейроны в определенной области мозга, называемой чёрной субстанцией с накоплением в клетках белка альфа-синуклеина и особых внутриклеточных включений (телец Леви). Это заболевание — самая частая причина синдрома паркинсонизма (80% всех случаев). Распространенность болезни Паркинсона составляет около 140 (120-180) случаев на 100 000 населения. [1] Заболевание чаще всего проявляет себя после 50 лет, однако нередки случаи дебюта болезни и в более раннем возрасте (с 16 лет). Мужчины страдают немного чаще женщин.
Причина остается в значительной степени неизвестной. Предполагается, что на возникновение заболевания влияют генетические факторы, внешняя среда (возможное воздействие различных токсинов), процессы старения. Генетические факторы имеют доминирующее значение при раннем развитии болезни Паркинсона. Молодые пациенты с этим заболеванием и с семейной историей болезни с большей вероятностью переносят гены, связанные с болезнью Паркинсона, такие, как SNCA, PARK2, PINK1 и LRRK2. В одном из последних исследований показано, что 65% людей с ранним началом болезни Паркинсона в возрасте до 20 лет и 32% людей с началом от 20 до 30 лет имели генетическую мутацию, которая, как полагают, увеличивает риск развития болезни Паркинсона. [2]
Симптомы болезни Паркинсона
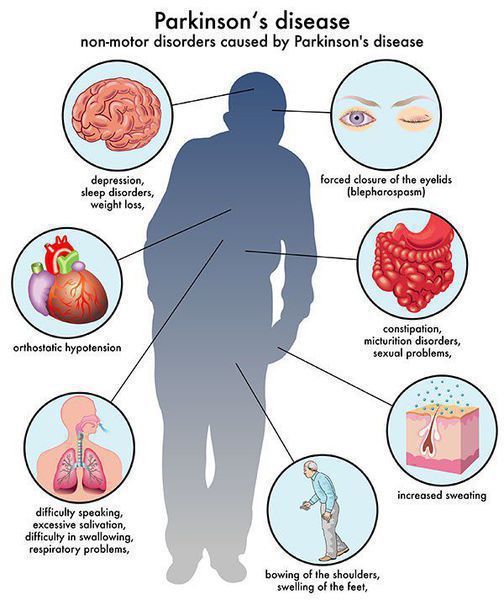
Многие симптомы болезни Паркинсона не связаны с движением. Немоторные («невидимые симптомы») болезни Паркинсона распространены и могут влиять на повседневную жизнь больше, чем более очевидные трудности с движением. Они могут включать:
В начале заболевания нередко ставится неверный диагноз — плечелопаточный периартрит, проявляющийся болью и напряжением в мышцах руки и спины.
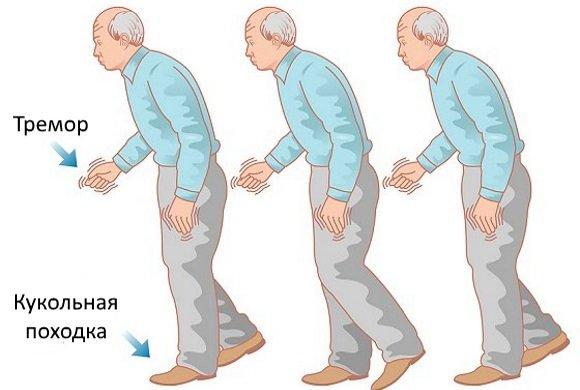
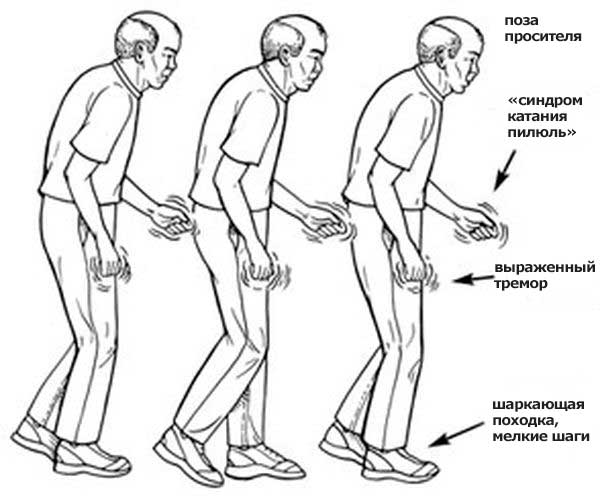
Синдром паркинсонизма является основным клиническим проявлением болезни Паркинсона, его симптомы: [1]
Вначале симптомы возникают только с одной стороны тела, но постепенно приобретают двусторонний характер. Симптомы остаются выраженными на той стороне, где возникли в начале заболевания. Симптомы на другой стороне тела часто не становятся такими же тяжелыми, как симптомы на начальной стороне. Движения становятся все более замедленными (основной симптом паркинсонизма). Симптомы заболевания колеблются в течения дня и зависят от многих факторов.
Патогенез болезни Паркинсона
Болезнь Паркинсона относится к группе синуклеинопатий, так как избыточное накопление в нейронах альфа-синуклеина приводит к их гибели. Повышенный уровень альфа-синуклеина может быть следствием нарушения внутриклеточной системы клиренса белков, осуществляемого лизосомамии и протеосомами. У пациентов обнаружено нарушение функционирования указанной системы, среди причин которого указывают старение, окислительный стресс, действие воспаления, токсины окружающей среды. Клетки гибнут предположительно из-за активации генетически запрограмированного механизма (апоптоза). [4]
Классификация и стадии развития болезни Паркинсона
Болезнь Паркинсона классифицируется по форме, стадии и темпу прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы: [1]
1. Смешанная (акинетико-ригидная-дрожательная) форма характеризуется наличием всех трёх основных симптомов в разном соотношении.
2. Акинетико-ригидная форма характеризуется выраженными признаками гипокинезии и ригидности, к которым обычно рано присоединяются нарушения ходьбы и постуральная неустойчивость, при этом тремор покоя отсутствует или выражен минимально.
3. Дрожательная форма характеризуется доминированием в клинической картине тремора покоя, признаки гипокинезии уходят на второй план.
Для характеристики стадий Болезни Паркинсона используется шкала Хен–Яра, 1967:
Выделяют три варианта темпа прогрессирования заболевания:
Осложнения болезни Паркинсона
Болезнь Паркинсона — не смертельное заболевание. Человек умирает с ним, а не от него. Однако поскольку симптомы ухудшаются, они могут вызвать инциденты, которые приводят к смерти. Например, в сложных случаях затруднение глотания может привести к тому, что пациенты начнут аспирировать пищу в легкие, что приведет к пневмонии или другим легочным осложнениям. Потеря равновесия может привести к падению, которое, в свою очередь, может привести к серьезным травмам или смерти. Серьезность этих инцидентов во многом зависит от возраста пациента, общего состояния здоровья и стадии заболевания.
На более поздних стадиях заболевания проявляются более выраженные симптомы болезни Паркинсона: дискинезия (непроизвольные движения или подергивание частей тела, которые могут возникнуть в результате длительного использования леводопы, застывания (внезапное отсутствие возможности двигаться) или семенящая походка (короткие, почти бегущие шаги, которые как будто ускоряются сами по себе).
Следует помнить, что болезнь Паркинсона очень индивидуальна по своему течению и у каждого протекает по своему сценарию.
Диагностика болезни Паркинсона
Паркинсонизм относится к числу тех расстройств, которые можно диагностировать на расстоянии, особенно при развёрнутой картине заболевания. Однако диагностировать болезнь Паркинсона на ранней стадии сложно. Ранняя и точная диагностика заболевания очень важна для разработки лучших стратегий лечения и поддержания высокого качества жизни как можно дольше. В практике возможна недооценка или переоценка болезни Паркинсона. Невролог, специализирующийся на расстройствах движения сможет поставить наиболее точный диагноз. Первоначальная оценка проводится на основе анамнеза, неврологического обследования с использованием специальных тестов для оценки симптомов заболевания. Неврологическое обследование включает в себя оценку координации, ходьбы и мелких моторных задач, оценку нейропсихологического статуса.
Практика получения второго мнения в значительной степени зависит от личного выбора пациента. Но имейте в виду, что болезнь Паркинсона часто трудно диагностировать точно, особенно когда симптомы незначительно выражены. Простейшего диагностического теста нет, и примерно 25% диагнозов болезни Паркинсона неверны. Болезнь Паркинсона начинается с мало видимых симптомов, поэтому многие врачи, которые не обучены в сфере двигательных расстройств, не могут поставить точный диагноз. На самом деле даже лучшие неврологи могут ошибаться. Если врач не имеет особого опыта в этой области, то необходимо консультироваться со специалистом по расстройствам движения. Хороший невролог поймет ваше желание подтвердить диагноз. Второе мнение может помочь принять своевременно правильные решения относительно диагноза и терапии.
Лечение болезни Паркинсона
Несмотря на то, что излечения болезни Паркинсона не существует, есть множество методов, которые могут позволить вести полноценную и продуктивную жизнь на многие годы вперед. Многие симптомы могут облегчаться лекарствами, хотя со временем они могут утратить свою эффективность и вызвать нежелательные побочные эффекты (например, непроизвольные движения, известные как дискинезия).
Существует несколько методов лечения, замедляющих появление моторных симптомов и улучшающих двигательные функции. Все эти методы лечения предназначены для увеличения количества дофамина в головном мозге либо путем его замещения, либо продления эффекта дофамина путем ингибирования его распада. Исследования показали, что терапия на ранней стадии может задержать развитие двигательных симптомов, тем самым улучшая качество жизни. [5]
На характер и эффективность лечения влияет ряд факторов:
Задача терапии при болезни Паркинсона — восстановить нарушенные двигательные функции и поддержать оптимальную мобильность в течение максимально длительного периода времени, сведя к минимуму риск побочных действий препаратов. [1]
Существуют также хирургические вмешательства, такие, как глубокая стимуляция мозга, подразумевающая имплантацию электродов в мозг. Из-за рисков, присущих этому типу лечения, большинство пациентов исключают данный метод лечения до тех пор, пока лекарства, которые они принимают, больше не дают им значимого облегчения. Обычно этот метод лечения проводится у пациентов с длительностью заболевания от четырех лет, получающих эффект от лекарств, но имеющих моторные осложнения, такие, как: значительное «отключение» (периоды, когда лекарство плохо работает и симптомы возвращаются) и/или дискинезии (неконтролируемые, непроизвольные движения). Глубокая стимуляция мозга лучше всего работает в отношении таких симптомов, как: скованность, медлительность и тремор, не работает с целью коррекции устойчивости, застывания при ходьбе и немоторных симптомах. Данное лечение может даже усугубить проблемы с памятью, поэтому хирургия не рекомендуется для людей с когнитивными расстройствами. [6]
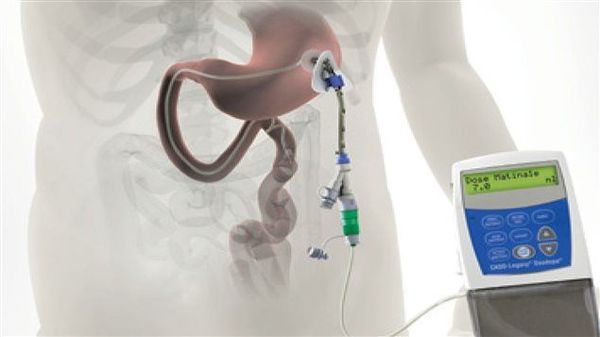
Различные новые способы введения леводопы открывают дополнительные возможности терапии. Сегодня используется интестинальный (кишечный) дуодопа-гель, который уменьшает ежедневные периоды «выключения» и дискинезию у пациентов с прогрессирующей болезнью Паркинсона благодаря постоянному неимпульсному режиму введения препарата. [7]
Исследуется альтернативный подход, использование допаминовых продуцирующих клеток, полученных из стволовых клеток. Хотя терапия стволовыми клетками имеет большой потенциал, требуется больше исследований, прежде чем такие клетки могут стать инструментом в лечении болезни Паркинсона. [8] [9]
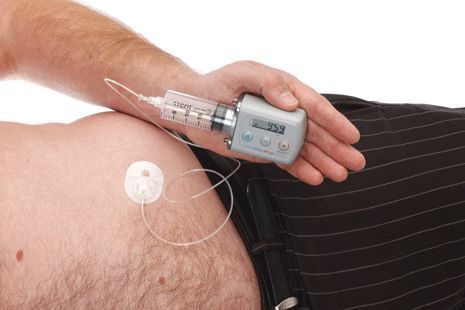
По мере прогрессирования болезни Паркинсона возможности хранения и буферизации дофамина в мозге становятся все более скомпрометированными, сужая терапевтическое окно для терапии и приводя к колебаниям двигательной системы человека. Апоморфин в виде помпы доставляет подкожную инфузию в течение дня для лечения флуктуаций (феномены «ON-OFF») у пациентов с болезнью Паркинсона, которые недостаточно контролируются пероральным антипаркинсоническими препаратами. Эта система используется постоянно, чтобы обеспечить мозг непрерывной стимуляцией.
Прогноз. Профилактика
Болезнь Паркинсона уникальна для каждого человека, никто не может предсказать, какие симптомы появятся и когда именно. Существуют общее сходство картины прогрессирования болезни, но нет никакой гарантии, что то, что наблюдается у одного, будет у всех с аналогичным диагнозом. Некоторые люди оказываются в инвалидных колясках; другие все еще участвуют в марафонах. Некоторые не могут застегнуть ожерелье, в то время как другие делают ожерелья вручную.
Пациент может сделать всё, чтобы активно повлиять на течение болезни Паркинсона и, по крайней мере, на одну очень вескую причину: ухудшение симптомов часто значительно медленнее у тех, кто проявляет позитивную и активную позицию по отношению к своему состоянию, чем те, кто этого не делает. В первую очередь рекомендуется найти врача, которому доверит пациент, и который будет сотрудничать по развивающемуся плану лечения. Снижение стресса обязательно — стресс ухудшает каждый симптом болезни Паркинсона. Рекомендуются занятия образовательного направления: рисование, пение, чтение стихов, рукоделие, изучение языков, путешествия, работа в коллективе, занятия общественной деятельностью.
К сожалению, даже если адекватно подобрать медикаментозную терапию, это не гарантирует того, что клетки перестанут гибнуть при болезни Паркинсона. Терапия должна быть направлена на создание благоприятных условий для двигательной активности с учётом индивидуальных особенностей клинической картины заболевания. Как показывают результаты многочисленных исследований, профессиональная двигательная реабилитация является необходимым условием для замедления прогрессирования заболевания и улучшения его прогноза. На сегодняшний день по данным клинических исследований показана эффективность реабилитационной программы по протоколам LSVT LOUD, LSVT BIG, теоретическая основа которых сводится к развитию нейропластичности вещества мозга. Она направлена на коррекцию дрожания, ходьбы, постуры, равновесия, мышечного тонуса и речи. [10]
Реабилитационные методики должны быть направленные не только на поддержание сохранившихся двигательных способностей, но и выработку новых навыков, которые бы помогали человеку с болезнью Паркинсона преодолевать ограниченность его физических возможностей, чему способствует программа танцевально-двигательной терапии при болезни Паркинсона, работающая более чем в 100 сообществах по всему миру, включая Россию. Танцевальная терапия позволяет частично решить конкретные проблемы болезни Паркинсона: потеря равновесия, ухудшение координации, шаркающая походка, тремор, застывания, социальная изоляция, депрессия и повышенный уровень тревожности.
Согласно американскому исследованию с участием 52 больных болезнью Паркинсона, регулярная практика аргентинского танца уменьшает симптомы болезни, улучшает баланс и улучшает выполнение сложных движений при болезни Паркинсона. [11]
Болезнь Паркинсона: причины, признаки и симптомы, стадии, лечение
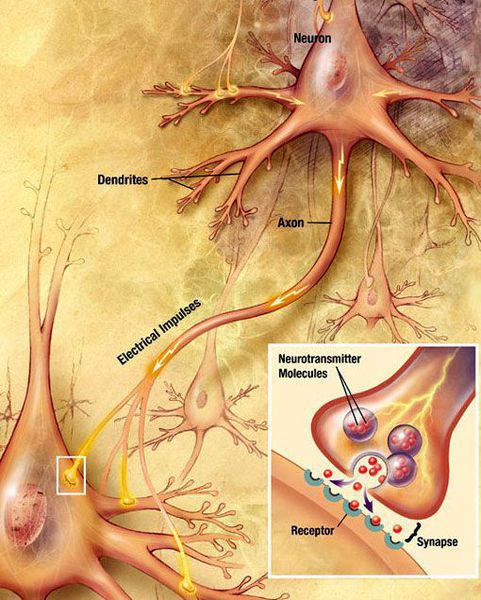
Что такое болезнь Паркинсона (БП)? Это хроническая патология ЦНС с постепенно прогрессирующим течением, в основе развития которой лежит дегенерация и гибель в черном веществе головного мозга нейронов, синтезирующих дофамин. Дофамин известен как нейромедиатор, который у здорового человека в достаточном количестве поставляется аксонным транспортом к подкорковым ядрам мозга. Этот процесс позволяет держать под контролем двигательную активность и тонус мышц. При болезни Паркинсона выработка биологического вещества сокращается из-за нейродегенерации (разрушения) дофаминовых нейронов, которые постепенно гибнут.
По мере темпов отмирания нервных клеток, синтез дофамина все больше и больше угнетается. Когда уровень погибших нейронов достигает критической отметки, заболевание начинает проявляться. У человека развиваются серьезные двигательные расстройства, которые становятся тяжелейшим испытанием для больного и его родных. Ввиду хронической дегенерации структур черной субстанции головного мозга патологический процесс носит необратимый и постоянный характер.
Причины развития Паркинсона
По сути, в головном мозге каждого человека в некоторой мере нейроны обречены на погибель, что является вполне естественным для физиологии процессом. Специалистами рассчитана даже закономерность утраты нервных клеток мозга у абсолютно всех людей: за 10 лет жизни безвозвратно погибает примерно 4% нейронов. Но головной мозг уникален, поскольку умеет «включать» своеобразные компенсаторные механизмы, чтобы сохранять нормальную работу нервной системы.
Если же потенциалы компенсации иссякли, а вместе с этим экстрапирамидная система (в ее состав входит черное вещество и пр.) лишилась 80% нейронов, возникают типичные для болезни Паркинсона симптомы. То есть, в анормальном положении разрушение соответствующего вида нейронов происходит активнее. И чем старше человек, тем выше вероятность достижения порогового уровня. Медики выдвигают гипотезу, что заболевание связано с увеличением продолжительности жизни, так как недуг преимущественно одолевает лиц пожилой группы.
Более интенсивное уменьшение числа нейронов, чем при нормальной физиологии старения, при болезни Паркинсона начинается задолго до проявления основных симптомов. И только спустя десятилетия человек, достигнув пожилого возраста, понимает, что болен.
Конкретно БП относят к идиопатической форме, что говорит о самостоятельной (первичной) болезни, которая возникает по необъяснимым причинам. Отсюда следует, что она не связана с генетическими факторами или какими-либо другими заболеваниями. При обследовании пациента врачи не могут установить этиологию ее развития.
В медицине существует еще один термин – «паркинсонизм». Паркинсонизм – обобщающее понятие, характеризующее в целом синдром, что связан с поражениями экстрапирамидной системы первичного или вторичного генеза. В отличие от первичной формы (истинной БП), вторичный паркинсонизм имеет первопричину, которая ведет к такому же клиническому исходу. Первопричинами вторичного паркинсонизма могут быть:
Основываясь на клинические данные, в 3/4 случаев синдрома паркинсонизма выявляют именно болезнь Паркинсона, то есть, идиопатическую (включая ювенильную) форму.
Статистика заболеваемости
По частоте развития среди нейродегенеративных патологий БП занимает второе место после болезни Альцгеймера. По данным ВОЗ, болезнь довольно распространена повсеместно: всего в мире насчитывается более 6 млн. людей с таким сложным диагнозом. Уровень заболеваемости по России соответствует 140-160 случаям на каждые 100 тыс. населения. При этом из года в год неуклонный рост прослеживается в распространении патологии даже среди молодых людей в возрасте 30-40 лет. Согласно статистике, каждый 10-й пациент не старше 40 лет. Если дебют БП приходится на любые годы до 40 лет, ее называют ювенильным паркинсонизмом.
На основании предоставленной информации разными авторами, до 55 лет риски заболеваемости в среднем составляют 0,5%, от 55-74 лет – 1,5%, 75-85 лет – 2,5-3%, старше 85 лет – 4-4,5%. Наиболее уязвимый к заболеванию контингент людей – мужчины. Инвалидизация, как правило, наступает спустя 3-5 лет с момента манифестации симптомов. Средний показатель выживаемости – 15 лет. Болезнь Паркинсона относится к числу заболеваний с относительно невысокими цифрами летальности. Причинами смертельных исходов преимущественно являются осложнения после падения, инфекции легких, ТЭЛА, инфекционный патогенез мочевыводящих путей.
Симптомы болезни Паркинсона: от ранних до поздних
Диагностика болезни Паркинсона на ранней стадии сопряжена большими трудностями. Ранняя симптоматика либо вообще отсутствует, либо характеризуется неспецифическими проявлениями, которые могут не восприниматься людьми за серьезную проблему. К числу первых симптомов, которые могут иметь связь с паркинсонизмом, относят:
Клиницисты объясняют развитие таких состояний, предшествующих явным двигательным расстройствам, вовлечением при стартовавшей нейродегенерации значительного количества нервных структур. Заболевание от предсимптомной до симптомной стадии проходит в несколько патоморфологических этапов.
Далее морфологические нарушения продолжаются, и, начиная с 4 этапа, когда дефицит дофамина составит 60%-80%, открываются клинические симптомы. Их спектр достаточно разнообразен, однако наиболее специфичными проявлениями паркинсонизма являются:
Диагностика и лечение болезни Паркинсона
Врачи говорят, что, если выявить и начать лечить патологию еще на ранней стадии (в момент самого начала гибели нейронов), можно было бы притормозить скорость разрушающего процесса и не допустить порогового уровня. Так, человек и в 100 лет не ощутил бы признаков заболевания. Но вся беда в том, что вряд ли кто пойдет к врачу в отсутствие проблем. Пациенты обращаются, когда появляются симптомы, но вот с резервами то нейронов уже катастрофа, их почти не осталось, что делает невозможным достижение такого перспективного плана.
В неврологической практике встречается еще одна проблема диагностики: неврологи часто допускают ошибки в установлении диагноза, игнорируя принципы дифференциации и комплексности. Отсюда возникают грубейшие просчеты в назначении симптоматического пособия, пациент получает зачастую неадекватную терапию, порой, в неоправданно поздние сроки. Многих попросту лечат не от той болезни, что есть по существу на самом деле. Либо рекомендуют лекарства и дозы, не соответствующие стадии патогенеза, возрасту пациента, сопутствующим патологиям, роду профессии и т. д. В результате клиническое состояние доходит до критической фазы, из-за чего часто требуется нейрохирургическая помощь, то есть, операция на головном мозге.
Врач обязан провести глубокую оценку моторных, рефлективных, психических расстройств, затем досконально дифференцировать признаки болезни. Однако и этого мало, ведь аналогичная клиника нередко присутствует при других патологиях и синдромах. Например, при гидроцефалии, опухолях мозга, депрессиях, истерии, кататоническом ступоре, синдроме Исаакса, эссенциальном треморе, пр. После осмотра окончательно и достоверно определить, имеет ли место паркинсонизм и какие структуры параллельно страдают, сможет уже только патоморфологическое исследование мозга.
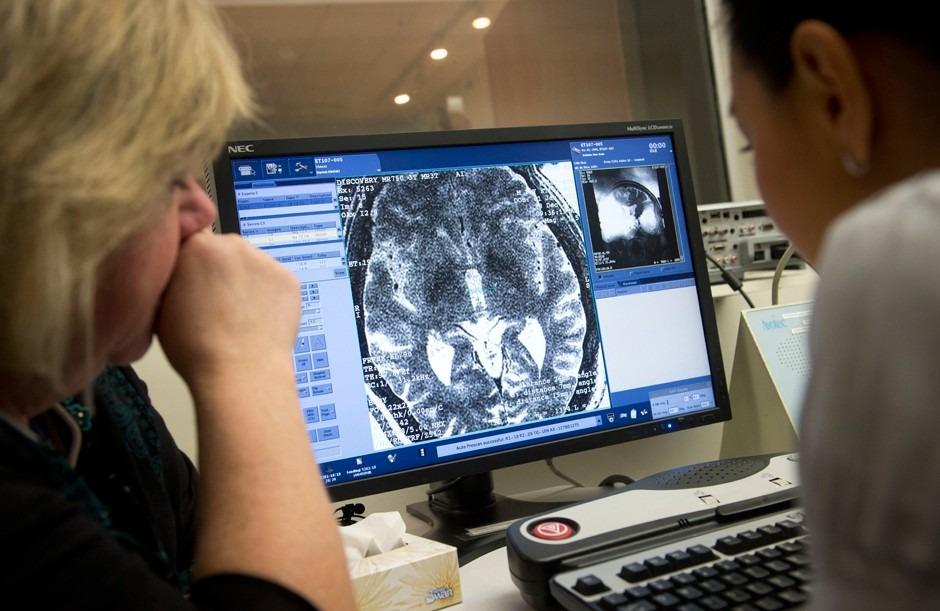
Прием нейрохируга: изучение данных томографии мозга
Болезнь Паркинсона – пожизненная патология, полностью избавить от нее невозможно. Больному для улучшения качества жизни могут быть назначены в отдельном виде или в комбинации лекарства-симптоматики:
Принцип действия лекарственных средств направлен на коррекцию нарушенного биохимического баланса в базальных ядрах, восполнение недостающих веществ. В итоге, пока их пациент принимает, симптомы устраняются или становятся менее выраженными. После их отмены происходит быстрое возвращение симптомов с тенденцией стремительной прогрессии. Лекарства имеют многообразный спектр противопоказаний и ряд тяжелых побочных эффектов, поэтому должны выбираться очень осторожно хорошим специалистом по неврологии.
Хирургическая операция при болезни Паркинсона
В современной мировой практике для лечения болезни Паркинсона активно применяются хирургические методы. Операции позволяют существенно сгладить симптоматику, поспособствовать заметному улучшению уровня качества жизни. Обратиться к перспективной нейрохирургии иногда очень даже целесообразно. Особенную важность они представляют при предполагаемо продолжительном сроке жизни и крайне неудовлетворительном состоянии. Перечислим все показания, когда проблему уместно решать оперативно:
Операции по поводу симптомов болезни Паркинсона имеют противопоказания к назначению. В оперативном вмешательстве может быть отказано, если:
В нейрохирургическом арсенале для лечения больных с диагнозом «паркинсонизм/болезнь Паркинсона» применяются стереотаксические методики с доказанной эффективностью, это:
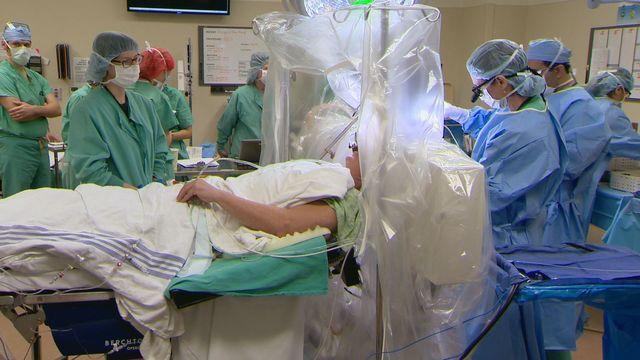
Во время хирургической операции
Главный принцип хирургического лечения базируется на локальном разрушении подкорковых ядер головного мозга, что ответственны за появление дрожательного синдрома и ригидности мышц. Такие операции в значительной мере позволяют пациентам адаптироваться к условиям повседневной жизни, ведь некоторым не под силу даже выполнить элементарные действия – поднести ко рту ложку, поставить подпись, застегнуть пуговицу.
Пройдя нейрохирургическое вмешательство, пациентам, и это первостепенно значимо, возвращаются способности к самостоятельному обслуживанию. Очередной веский аргумент в пользу хирургической терапии – это возможность перейти на самые низкие, неагрессивные лекарственные дозы. Хирургия во многих случаях делает жизнь полноценной или максимально приближенной к норме здорового человека.
Рассмотрим же, что представляют собой все тактики операций, которые спасают людей от тех злостных мучений, уготованных болезнью Паркинсона.
Процедура таламотомии
Таламотомия – стереотаксический прием нейрохирургии, в момент которого оказывается точечное деструкционное воздействие на отдельные ядра и проводящие пути таламуса. Процедура выполняется под местным наркозом, человек остается в сознании и полном контакте с врачом. После обезболивания голова закрепляется в стереотаксической раме. Далее в черепной коробке делается 1,5-саниметровое отверстие, через которое к таламусу под КТ-контролем подводится зонд-электрод. При подаче электротока кончик зонда нагревается до 75-80 градусов, что вызывает абляцию (прижигание) интересующих нервных структур. После вмешательства на череп накладывается стерильная повязка.
Деструкция таламусной области эффективна только при контрлатеральном (одностороннем) треморе. Процедура сложная, долгая (манипуляции занимают до 2 часов), по степени инвазивности средняя. Она показывает в 90% случаев хорошие и отличные результаты. После таламотомии достигается устойчивый и длительный противотреморный эффект, у большинства он отмечается сразу в операционной. Осложнения случаются не сильно часто, у 2% пациентов. Послеоперационные нарушения в основном представлены расстройствами чувствительности и психики, односторонними парезами.
Видео на английском языке, но весьма наглядное:
Операция паллидотомия
Суть паллидотомии заключается в деструкции медиальной части бледного шара с целью подавления его гиперактивности. Бледный шар головного мозга отвечает за регуляцию мышечного тонуса и двигательных способностей. При его чрезмерной активности, как в случае с паркинсонизмом, возникает неадекватное воспроизведение движений. Процедура позволяет пресечь его патологическую импульсацию, которая провоцирует торможение нервных клеток таламуса и моторных областей коры головного мозга.
Эта операция сходна с таламотомией, отличие – функциональная область для прямого нанесения деструкции. Этот способ может быть рассмотрен в качестве лечения дискинезий от приема леводопы, сочетающихся с болезненным спазмированием мышц. Улучшение при таких дискинезиях наступает в 90% случаев, ригидность и брадикинезию сократить удается в 80%, тремор – только в 50-55%. Безусловно, если операция была проведена безупречно. Однако если у пациента ведущим симптомом выступает тремор, проводить паллидотомию неуместно, предпочтительнее таламотомия.
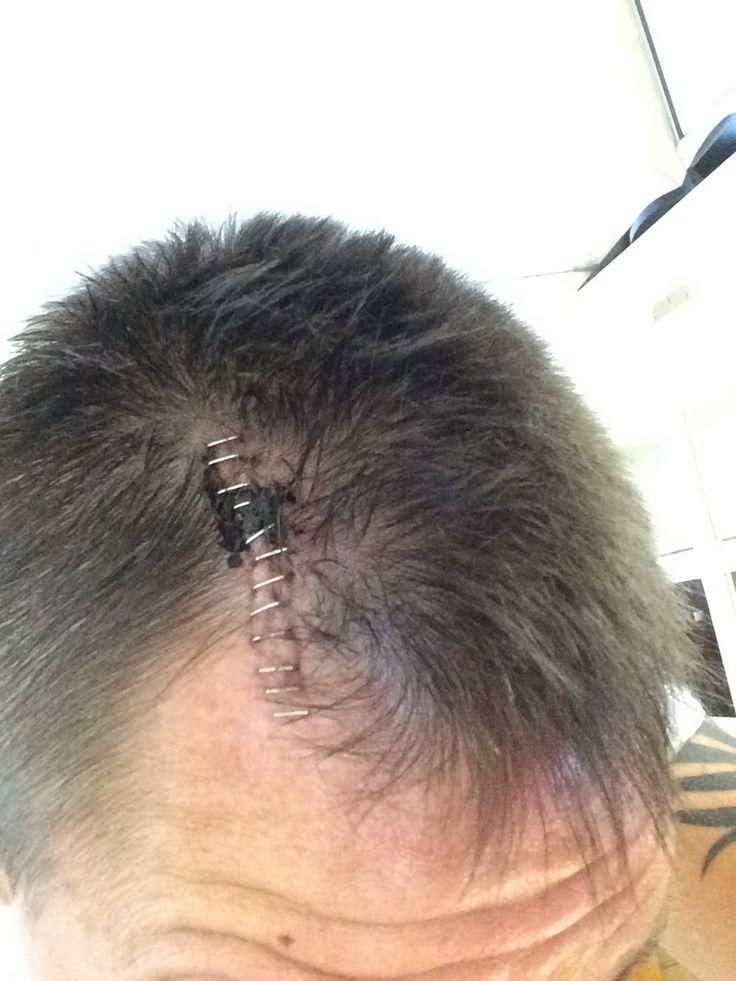
Хирургический шов после процедуры.
В ходе манипуляций на бледном шаре крайне важно использовать самые щадящие интраоперационные системы деструкции (например, криозонды) для столь уязвимого участка.
По причине близкого расположения зрительного тракта и внутренней капсулы, индивидуальной вариабельности размеров БШ от паллиодотомии в ведущих клиниках мира все чаще стали отказываться. Методика сопряжена высокими рисками необратимых последствий: выпадением полей зрения, внутримозговыми кровоизлияниями, дизартриями и др.
Метод глубокой стимуляции мозга
Уникальная методика Deep Brain Stimulation, изобретенная в 80-х годах французскими специалистами, стала хорошей альтернативой таламо- и поллидотомии. Техника ее проведения состоит во вживлении электродов в мозг. Они будут обеспечивать должный контроль над тремором, скованностью и замедленностью движений, распознавая и блокируя аномальные сигналы ЦНС. Эта процедура нейростимуляции не подойдет пациентам с немоторными нарушениями.
Миниинвазивный сеанс осуществляется в 2 этапа. На первом этапе под местной анестезией через крошечное отверстие в черепе в зону субталамического ядра вводятся специальные электроды. Для высокоточного и безопасного внедрения электродов используется трехмерная КТ-навигация. Свободные концы электродов оставляют под кожей головы. В течение примерно 1 недели импланты тестируются и настраиваются посредством магнитных приборов. По достижении необходимого эффекта переходят ко второму этапу.
На втором этапе выполняется имплантация импульсного генератора под кожу, немного ниже ключицы. Концы электродов соединяют с генератором электроимпульсов, затем на область рассечения кожи накладывается косметический шов. После окончания вмешательства выполняется контрольная проверка работы установленной системы. Первое время в месте операции могут беспокоить болезненные явления, которые постепенно сойдут на нет. В целом процедура переносится относительно легко и редко осложняется последствиями. Выраженность тремора сокращается, как показывают наблюдения, во многих случаях на 85% и более.
При выписке больному выдается специальный пульт магнитного действия, которым можно будет выключить или включить основное устройство. В случае усиления симптомов, врач изменит настройки нейростимулятора, используя только внешние источники управления. Стимулятор работает от батарей, срок службы которых составляет 5 лет и более, самые последние модели рассчитаны на срок эксплуатации до 10 лет.
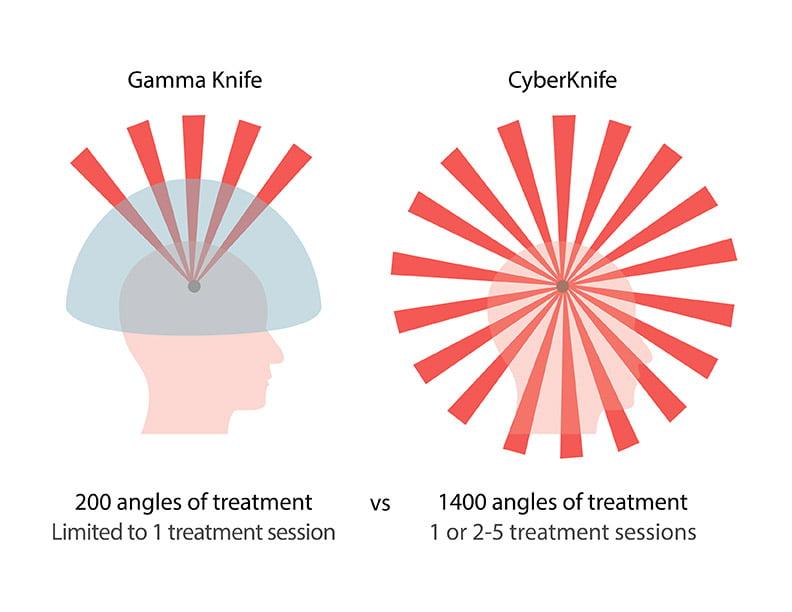
Радиохирургия на Гамма-ноже, Кибер-установках
Радиохирургические операции на Гамма и Кибер ножах приобрели грандиозный успех в нейрохирургическом мире. Такие процедуры безопасны, безболезненны и бескровны, поскольку проводятся без вовлечения методов трепанации и разрезов, не требуют прямого контакта хирургических инструментов с тканями головного мозга. Пациента не нужно госпитализировать, сеанс проходит в амбулаторных условиях. По терапевтической мощи передовые технологии не уступают, а иногда даже превосходят классические операции.
Гамма-нож и Кибер-нож – «золотой стандарт» современной радиохирургии. С их помощью всего за 1 сеанс устраняются очаги, вызывающие клинику болезни Паркинсона. Работают методики по принципу прицеленного воздействия радиоактивным потоком лучей на патологическую область, к примеру, на таламус или бледный шар. В участки, которые виновны в появлении дрожательного синдрома и других нарушений, поступает концентрированная доза радиации. Под действием радиоактивной энергии облучаемый объект разрушается и обезвреживается, а вслед за этим наступает облегчение для пациента.
За процессом посредством компьютерного оборудования будет следить врач из соседнего кабинета. Облучения бояться не стоит, «умные» установки работают только в изолированном поле, четко в избранной точке. Поэтому они не окажут негативного влияния на организм и близлежащие структуры головного мозга. Пациенту нужно просто от 30-60 минут полежать на столе установке. А уже через час после проведенной терапии он сможет покинуть лечебное учреждение, на следующий день вернуться к повседневной деятельности. Эффективность лечения тремора на системе Гамма- или Кибер-нож составляет 95% и более.
Профильные клиники
В Европе одним из лидеров в области нейрохирургического лечения и реабилитации пациентов с диагнозом болезни Паркинсона является Чехия. Чехия имеет огромный опыт в восстановлении опорно-двигательных функций и утраченного потенциала ЦНС не только при паркинсонизме, но и при болезни Альцегеймера, эпилепсиях, мозговых новообразованиях. Медицинская помощь предоставляется по современным стандартам нейрохирургии.
Чешские специалисты практикуют исключительно проверенные, действенные и щадящие технологии, актуальные нынешнему времени. Клиники Чешской Республики – учреждения с мировым именем, которые не уступают медучреждениям Германии и Израиля. И при этом цены на радио- и нейрохирургическую помощь при паркинсонизме в Чехии в разы доступнее (не менее чем в 1,5 раза ниже), чем в этих странах.